Umwelt und Gesundheitsförderung
Zitierhinweis: Malsch, A. (2021). Umwelt und Gesundheitsförderung. In: Bundeszentrale für gesundheitliche Aufklärung (BZgA) (Hrsg.). Leitbegriffe der Gesundheitsförderung und Prävention. Glossar zu Konzepten, Strategien und Methoden.
Zusammenfassung
Der Begriff „Umwelt“ ist in Public Health und darüber hinaus bis heute nicht einheitlich definiert. Selbst der Umweltbegriff der WHO auf globaler Ebene und der WHO Europa unterscheiden sich durch die (Nicht-)Einbeziehung der sozialen Umwelt. Diese Divergenzen haben tiefgreifende Folgen für das Gesundheits- und Krankheitsverständnis, auf daraus abzuleitende Maßnahmen für Gesundheitsschutz, Prävention bzw. Gesundheitsförderung und in Folge auf die Strukturbildung und Konzeptentwicklung in Forschung und Praxis. Es ist dringend erforderlich, den Umweltbegriff für Forschung und Praxis einheitlich zu systematisieren, weil eine uneinheitliche Umweltdefinition zu einem mangelhaften Verständnis von Umwelt als grundlegende Gesundheitsressource zur Entwicklung gesundheitsfördernder Lebenswelten führt. Dies wird auch an den normativen Unterschieden der drei führenden umweltbezogenen Public Health-Konzepte deutlich (One Health, EcoHealth und Planetary Health). Die jeweiligen Umweltperspektiven fokussieren auf politische (Planetary Health), resilienzorientierte (One Health) oder nachhaltige Schwerpunkte (EcoHealth). Eine Umweltdefinition sollte alles umfassen, was Einfluss auf Wohlergehen, Gesundheit und Entwicklung des Menschen nimmt. Dahingehend wird sie hier in vier Kategorien eingeteilt: 1. natürliche, 2. gebaut-materielle, 3. sozialkulturelle Umwelt bzw. Umweltverhältnisse sowie in 4. die psychosoziale Umwelt. Für die Gestaltung gesundheitsfördernder Settings bedarf es insbesondere einer verstärken Beachtung und Berücksichtigung salutogener Umweltressourcen.
Schlagworte
Umwelt, Umweltelemente, Umweltmerkmale, Gesundheitsförderung, Salutogenese, Widerstandsressource, Kohärenzgefühl, gesundheitsfördernde Settings, Lebenswelt, Health Map, EcoHealth, Planetary Health, One Health, Humanökologie
In diesem Beitrag wird zunächst in das vorherrschende Umweltverständnis von Public Health eingeführt, um dann auf Basis der gesundheitsbezogenen Wechselwirkungen des Menschen mit der Umwelt eine detailliertere Systematisierung derselben vorzustellen. Von der Analyse der verschiedenen Umweltsphären ausgehend, wird als nächstes auf die physische Umwelt als salutogene Ressource eingegangen und dies in den Kontext des Settingansatzes bezüglich „gesundheitsfördernder Lebenswelten“ gestellt. Abschließend werden die drei vorherrschenden umweltbezogenen Public Health-Konzepte auf ihre Anwendbarkeit für die umweltbezogene Gesundheitsförderung betrachtet.
Das Umweltverständnis von Public Health
Die Ottawa Charta (WHO EU 1986) bildet nicht nur das Fundament für die Gesundheitsförderung (Gesundheitsförderung 1: Grundlagen), sie beschreibt auch die grundlegenden Bedingungen und konstituierenden Momente von Gesundheit, an die jede Verbesserung des Gesundheitszustandes zwangsläufig gebunden ist. Damit hat sie auch den Grundstein für das Fach umweltbezogene Gesundheit gelegt, da – neben sozialkulturellen Faktoren wie sozialer Gerechtigkeit und Chancengleichheit – auch umweltbezogene Bedingungen wie ein stabiles Ökosystem, angemessene Wohnbedingungen und eine sorgfältige Verwendung vorhandener Naturressourcen in der Charta als essenziell beschrieben werden.
Im Vorgriff auf den zehn Jahre später definierten Nachhaltigkeitsbegriff wird „die enge Bindung zwischen Mensch und Umwelt“ als Grundlage „für einen sozial-ökologischen Weg zur Gesundheit“ ausgeführt (WHO EU 1986). Als oberstes, weltweites Leitprinzip wird das menschliche Bedürfnis formuliert, sich um die Anderen, um Gemeinschaften und unsere natürliche Umwelt zu sorgen. „Besondere Aufmerksamkeit verdient die Erhaltung der natürlichen Ressourcen als globale Aufgabe.“ (ebd.) Und: „Ganzheitlichkeit und ökologisches Denken sind Kernelemente bei der Entwicklung von Strategien zur Gesundheitsförderung.“ (ebd.) Dies wird verknüpft mit den Aufgaben des umweltbezogenen Gesundheitsschutzes, indem die systematische Erfassung der gesundheitlichen Folgen unserer sich rasch wandelnden Umwelt als Grundvoraussetzung für Gesundheitsförderung benannt und als eine gesellschaftliche Kernaufgabe formuliert wird.
Zusammenfassend liegt der Ottawa-Charta ein Umweltverständnis zugrunde, das auf eine nachhaltige Lebensweise abzielt und als sozial-ökologischer Nukleus für eine gesundheitsförderliche Strategieentwicklung angesehen werden kann: Der Mensch wird als Gestalter seiner physischen wie sozialen Umwelt in die Verantwortung genommen, als jemand, der die Gesundheit der gesamten Lebenswelt mitdenkt und sie mit seinem ganzheitlichen Denken und Handeln entscheidend mit beeinflusst.
Wie dieses Umweltverständnis der Ottawa Charta auf globaler bzw. europäischer Ebene gesundheitspolitisch verstanden und fortgeführt wurde, wird im Folgenden beschrieben.
Umweltverständnis der WHO International
Die WHO International definierte das Aufgabenfeld für umweltbezogene Gesundheit auf ihrer Internetseite bis 2020 wie folgt: "Umweltbedingte Gesundheit bezieht sich auf alle physikalischen, chemischen und biologischen Faktoren, die sich außerhalb des Menschen befinden, sowie auf alle damit zusammenhängenden Faktoren, die das Verhalten beeinflussen. Sie umfasst die Bewertung und Kontrolle derjenigen Umweltfaktoren, die die Gesundheit potenziell beeinträchtigen können. Sie zielt darauf ab, Krankheiten zu verhindern und ein gesundheitsförderndes Umfeld zu schaffen. Diese Definition schließt Verhaltensweisen aus, die nicht mit der Umwelt zusammenhängen, sowie Verhaltensweisen, die mit dem sozialen und kulturellen Umfeld sowie mit der Genetik zusammenhängen." (Übersetzung Verfasserin) (https://en.wikipedia.org/wiki/Environmental_health#cite_note-2; Bircher & Kuruvilla 2014). Vor allem der letzte Satz macht die bewusst klare Trennung der WHO zwischen Umweltverhältnissen und nicht-umweltbezogenen, sozialkulturellen Interaktionen und Strukturen des Menschen deutlich. Sie wird damit begründet, dass sie eine praktisch handhabbare Umweltdefinition sei, da sie auf die Teile der Umwelt fokussiert, die durch Umweltmanagement verändert werden können (Prüss-Ustün et al. 2016, Prüss-Üstün & Corvalán 2006).
In der aktuellen, globalen Strategie der WHO für Gesundheit, Umwelt und Klimawandel (WHO 2020), findet dies zwar keinen expliziten Ausdruck mehr, und als Neuerung wird auch die arbeitsbezogene Umwelt mit berücksichtigt, doch das Umweltverständnis bleibt begrenzt auf eine rein pathogene Perspektive der Umwelt als Ursprung von Risikofaktoren: „Umweltbedingte Gesundheitsrisiken werden im Rahmen dieser Strategie definiert als alle umweltbedingten physikalischen, chemischen, biologischen und arbeitsbezogenen Faktoren, die von außen auf den Menschen einwirken, sowie alle damit verbundenen Verhaltensweisen. Sie konzentriert sich insbesondere auf den Teil der Umwelt, der vernünftigerweise verändert werden kann.“ (Übersetzung Verfasserin) Ziel dieser Strategie ist es aufzuzeigen, dass die Menschen für eine sichere, unterstützende und gerechte Umwelt vor allem ihre Art zu leben, zu arbeiten, zu produzieren, zu konsumieren und zu regieren verändern müssen. Eine Kontextualisierung von Umwelt und Gesundheitsförderung, d. h. eine ganzheitliche Betrachtung der engen Wechselbeziehungen zwischen Mensch und Umwelt unter salutogener Perspektive (s. o. Ottawa-Charta) findet nicht statt.
Umweltverständnis des WHO Regionalbüros Europa
Das WHO-Regionalbüro Europa ging mit der Definition des „gesundheitlichen Umweltschutzes“ (Umwelthygiene) einen eigenen Weg. Darunter wurden und werden alle Aspekte der Gesundheit und Krankheit verstanden, so dass „sowohl die direkten pathologischen Auswirkungen von Chemikalien, Strahlung und gewissen biologischen Organismen als auch die (oft indirekten) Auswirkungen physischer, psychosozialer und ästhetischer Faktoren wie Wohnungswesen, Stadtentwicklung, Raumplanung und Transport auf Gesundheit und Wohlbefinden“ mit einbezogen werden (WHO EU 1989, S. 22). Auch wenn damals keine konkreten Maßnahmen zu umweltbezogener Gesundheitsförderung formuliert wurden, wurde die Intention dazu doch explizit in der Europäischen Charta für Umwelt und Gesundheit festgehalten: „Um die Menschen zu einer gesunden Lebensweise in einer reinen und harmonischen Umwelt anzuhalten, sollte zum Gesundheitsschutz die Gesundheitsförderung treten“ (ebd.). Dem lag die Erkenntnis zugrunde, dass grundsätzlich fast jeder Umweltfaktor die Gesundheit positiv oder negativ beeinflusst und dies nicht nur für spezifische Agenzien gilt, sondern für die gesamte urbane und ländliche Umwelt.
Auf der ersten europäischen Ministerkonferenz für Umwelt und Gesundheit wurde sodann 1989 auch festgehalten: „Jeder Mensch hat Anspruch auf eine Umwelt, die ein höchstmögliches Maß an Gesundheit und Wohlbefinden ermöglicht“ (www.umwelt-und-gesundheit.nrw.de/historischer-ueberblick). Es folgte 1994 eine umfassende Situationsbewertung (WHO EU 1994a), um darauf basierend einen Europäischen Aktionsplan für Umwelt und Gesundheit zu etablieren (WHO EU 1994b).
Dem folgten nationale Aktionspläne für Umwelt und Gesundheit und in Nordrhein-Westfalen (NRW) auch auf regionaler Ebene. Im Masterplan Umwelt und Gesundheit NRW (MULNV NRW 2016) wird heute die Schaffung bzw. Gestaltung gesundheitsförderlicher Umwelten gefordert – insbesondere mit Blick auf Umweltgerechtigkeit. Die Verringerung sozialer Ungleichheit in Bezug auf Umweltrisiken und Umweltressourcen wird als sektorübergreifendes Querschnittsthema begriffen, für das neben Umwelt- und Gesundheitsbehörden vor allem auf gesellschaftlich-politischer Ebene eine gemeinsame Verpflichtung aller Politikbereiche als Voraussetzung adressiert wird. Damit wird gleichzeitig dem Umstand Ausdruck verliehen, dass sich das Umweltverständnis für Gesundheitsförderung auch auf soziale, ökonomische, rechtliche und politische Strukturen erstreckt bzw. erstrecken muss. Nur dann können gesundheitliche Mehrfachbelastungen identifiziert und in einer sektorübergreifenden, sozialräumlichen Umweltpolitik Berücksichtigung finden (Senatsverwaltung für Umwelt, Verkehr und Klimaschutz Berlin).
Aus dem zuvor beschriebenen divergierenden Umweltverständnis ergeben sich zwangsläufig Folgen für die gesundheitswissenschaftliche Forschung und Praxis. Daher wird im Folgenden noch kurz ausgeführt, inwiefern das Umweltverständnis nicht nur das Gesundheits- und Krankheitsverständnis beeinflussen kann, sondern auch die daraus abzuleitenden Maßnahmen in Forschung und Praxis für Gesundheitsschutz (Gesundheitsschutz) sowie Prävention (Prävention und Krankheitsprävention) und Gesundheitsförderung (Gesundheitsförderung 1: Grundlagen).
Die Praxis des öffentlichen Gesundheitsdienstes (Öffentlicher Gesundheitsdienst (ÖGD) und Gesundheitsförderung) konzentriert sich fast ausschließlich auf den umweltbezogenen Gesundheitsschutz, wohingegen die Umweltbehörden mit dem gesundheitsbezogenen Umweltschutz befasst sind. Das bedeutet, dass die Folgen von Umweltrisikofaktoren für die Menschen einerseits sowie die Tier- und Pflanzenwelt andererseits sektoriell weitgehend getrennt von Gesundheits- und Umweltbehörden erfasst und bewertet werden. Die sozialkulturellen und sozialökonomischen Aspekte von Umwelt werden in der Regel nicht mitgedacht.
In weiten Teilen der Public Health-Forschung wird die physische Umwelt in der Regel als Kontextfaktor erfasst bzw. lediglich als Raum/Ort betrachtet, in dem Gesundheitsförderung auf psychosozialer und kultureller Ebene mit prioritär verhaltensorientierten Maßnahmen stattfindet. Das heißt, dass trotz des konzeptionellen Entwicklungsstands des „salutogenen Settings“ (s. u.) die Beschaffenheit und Gestaltung von Umwelt und der Wechselwirkung des Menschen mit ihr eine nachgeordnete Bedeutung hat, sofern sie überhaupt beschrieben wird.
Ein weitgefasstes Umweltverständnis und eine ganzheitliche Betrachtung der positiven wie negativen direkten und indirekten Wechselwirkungen zwischen Mensch und Umwelt sind prioritär in der humanökologischen Gesundheitsforschung und im Bereich Urban Health zu finden. Im gesellschaftlichen Schmelztiegel der Stadtquartiere werden praxisnah Konzepte, Modelle und Leitbilder als Kristallisationspunkt einer gesunden und nachhaltigen Stadtplanung entwickelt (Urban Health/StadtGesundheit; Ökologische und humanökologische Perspektive; Umweltgerechtigkeit).
Nur wenn die Umwelteigenschaften der physischen Umwelt als Gesundheitsressource verstanden und nach ihrer Qualität bewertet werden, kann ihr möglicher salutogener Einfluss auf die menschliche Gesundheit untersucht und zur Gestaltung gesundheitsfördernder Lebenswelten genutzt werden. Daraus folgt, dass die aus der Umweltdefinition resultierende Umweltwahrnehmung nicht nur Einfluss auf mögliche Handlungsoptionen und Interventionsstrategien einer salutogenen Setting-Gestaltung hat, sondern ganz entscheidend auch auf die Weiterentwicklung salutogener Konzepte und die Beschreibung der darin enthaltenen Gesundheitsdeterminanten wirkt (Determinanten von Gesundheit und Krankheit).
Systematisierung der Umwelt und der gesundheitsbezogenen Wechselwirkungen mit dem Menschen
Im Bereich der umweltbezogenen Gesundheit werden überwiegend Risiken und Belastungsquellen in den Blick genommen, wohingegen salutogene Umweltressourcen deutlich weniger im Fokus stehen. In den letzten 20 Jahren wurde jedoch einiges an Forschungs- und Entwicklungsarbeit im Urban Health-Kontext zu den gesundheitsförderlichen Effekten von Stadtnatur geleistet (Claßen & Bunz 2020; Senatsverwaltung für Umwelt, Verkehr und Klimaschutz Berlin 2019; Fehr & Hornberg 2018; Naturkapital Deutschland – TEEB DE 2016). Der Fokus liegt hier vor allem auf der grünen (Stadtnatur) und blauen (Stadtgewässer) Infrastruktur als Gesundheitsressource (Liebig-Gonglach, Pauli & Hornberg 2020; Europäische Kommission 2013). Wie eng die menschliche Gesundheit mit den Umweltbedingungen verknüpft ist, wird zunehmend auch im Bereich der Nachhaltigkeitsforschung zu den Konflikten und Synergien zwischen den Zielen der Agenda 2030 (UN 2015) deutlich. Das Nachhaltigkeitsziel 3 „Gesundheit und Wohlergehen“ ist mit allen anderen Zielen eng verknüpft und wird mittlerweile als guter Indikator für das Vorankommen der Agenda 2030 insgesamt vorgeschlagen (Nunes et al. 2016). Gesundheit und Wohlergehen sind Ziel, Voraussetzung und Ergebnis der anderen 16 Nachhaltigkeitsziele in einem (Nachhaltigkeitsstrategie der Bundesregierung 2016).
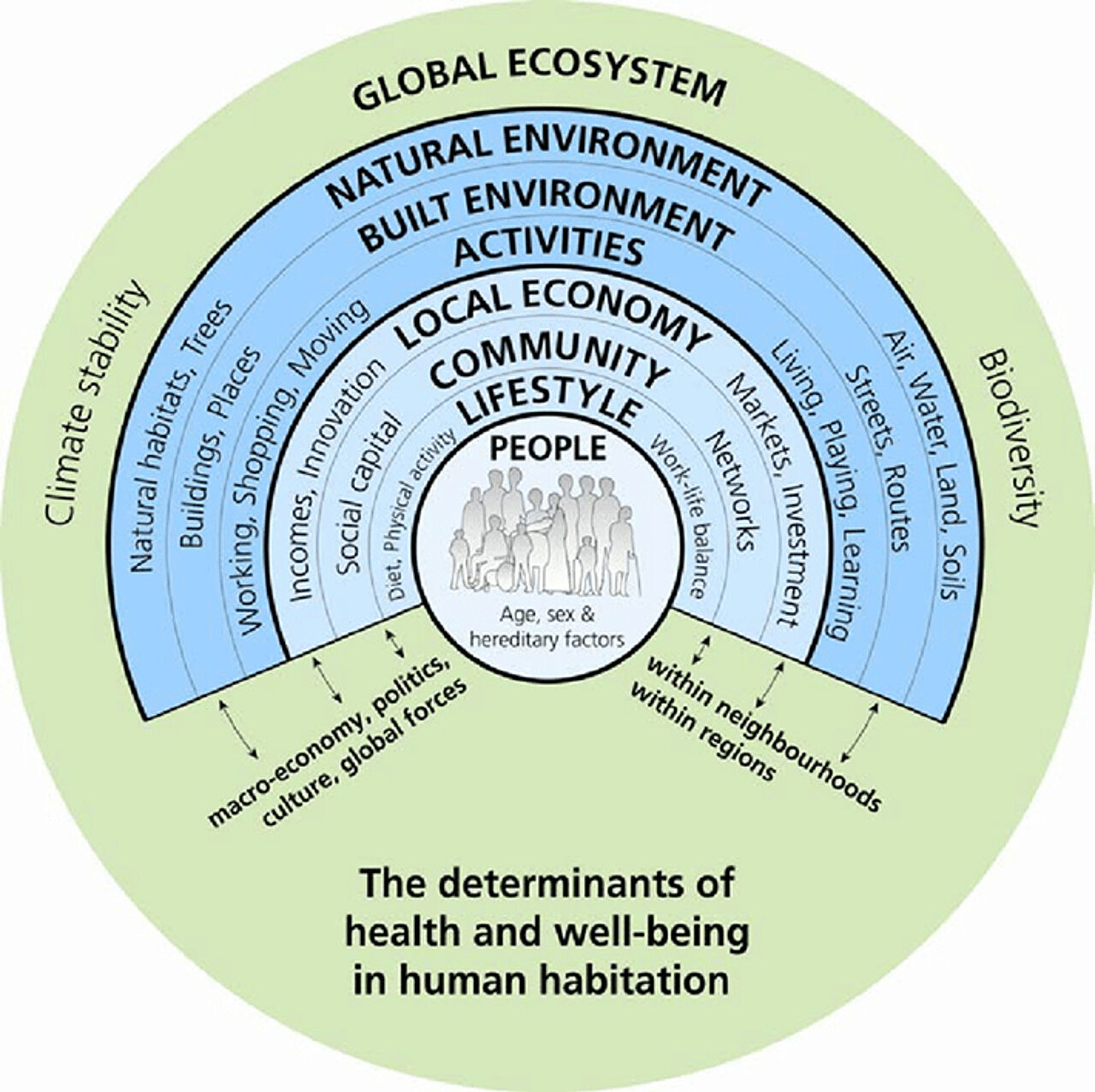
Vor diesem Hintergrund sind insbesondere die Arbeiten zu nachhaltiger StadtGesundheit (Urban Health/StadtGesundheit) für umweltbezogene Gesundheitsförderung von Interesse. Sie basieren auf einer integrativen (human-)ökologischen Perspektive (Ökologische und humanökologische Perspektive) und einer systemischen Beschreibung der gesundheitsrelevanten Wechselwirkungen zwischen Mensch und Umwelt, die von Barton & Grant (2005) zunächst als „Settlement Ecosystem Health Map“ konzeptionell in den Gesundheitskontext gesetzt wurde. Sie fußt auf dem Diagramm von Dahlgren & Whitehead (1991), auf bewährten Ökosystemtheorien und dem Prinzip der nachhaltigen Entwicklung. Die aktualisierte Version wurde von Barton & Grant (2006) zur „Health Map“ weiterentwickelt und dient seitdem als Grundlage für die Entwicklung systemischer und nachhaltiger Stadtquartierskonzepte. In Barton & Grant (2005) werden die sieben (Umwelt-)Sphären ausführlich beschrieben und im humanökologischen Ansatz verankert.
Das Diagramm der Health Map (Abb. 1) stellt exemplarisch das Ökosystem einer menschlichen Siedlung dar, die ohne festgelegte Dimension auf verschiedenen räumlichen Ebenen angewandt werden kann (Dorf, Nachbarschaft, Stadt, Metropolregion etc.). In Barton & Grant (2005) werden die Wechselwirkungen der sieben „Sphären“ zwischen der Gesundheit des Menschen und seiner Umwelt skizziert, die wiederum durch genetische Prädispositionen und den persönlichen Lebensstil moduliert werden. Die Summe der menschlichen Interaktionen mit den verschiedenen Sphären ist eingebettet in das globale Ökosystem und steht in Wechselwirkung mit Klima und Biodiversität.
Jede Sphäre stellt sowohl einen Prozess als auch einen Zustand dar. Ihre soziale, wirtschaftliche und ökologische Qualität kann zu einem bestimmten Zeitpunkt gemessen werden, wobei zu berücksichtigen ist, dass diese sich ständig weiterentwickelt und die anderen Sphären beeinflusst. Die Health Map stellt eine Strukturierung unserer Umwelt aus anthropozentrischer Perspektive zur Verfügung. Sie dient der dynamischen Verwendung, um die potenziellen Auswirkungen von z. B. physischen Veränderungen auf die Nachhaltigkeit und die Gesundheit einer Siedlung zu analysieren. Mittels des Diagramms kann dargestellt werden, dass nicht die Bevölkerungszahl ein Indikator für die ökologische Belastung ist, sondern die Art und Weise des Eingreifens in die Umwelt (Barton & Grant 2005).
Mit der Untersuchung und Beschreibung der Kontextualisierung der sieben Sphären (von mittig Sphäre 1 bis randständig Sphäre 7) im Hinblick auf ihre Eigenschaften, ihre Bedeutung, ihren theoretischen Kontext und ihren analytischen Wert, schufen die Autoren die Möglichkeit, drei gesundheitsorientierte Umweltkategorien konzeptionell gegeneinander abzugrenzen:
Die natürliche Umwelt (6. und 7. Sphäre): Die natürliche Umwelt (globales Ökosystem und natürliche Umwelt) kann als ein aus vielen unterschiedlichen Ökosystemtypen zusammengesetztes Ganzes betrachtet werden (vom Mikroökosystem, z. B. Weiher über Makroökosysteme, z. B. Wälder bis hin zum globalen Ökosystem), wobei alle miteinander in Verbindung stehen. Dieses Prinzip wird von Barton & Grant (2005) auf menschliche Siedlungen übertragen. Eine Siedlung ist immer auf die sie umgebende Landschaft bezogen und angewiesen, um wichtige Ressourcen wie saubere Luft, Land, Wasser, Baumaterialien und Energie zu erhalten. Die Menschen vor Ort schätzen die Landschaft wegen der ihr eigenen Qualität, ihrer kulturellen Assoziationen, ihrer Lebensräume für Wildtiere, als Erholungsraum etc. Auch wenn die wirtschaftliche Nutzung von Landschaft nicht mehr als „natürlich“ im Sinne von „ursprünglich“ bezeichnet werden kann und manche Stadtökosysteme artenreicher sind als konventionelle Landwirtschaftsflächen, kann doch eine pragmatische, klare Abgrenzung hin zur gebaut-materiellen Umwelt gezogen werden.
Die gebaut-materielle Umwelt (5. Sphäre, bebaute Umwelt): Die vom Menschen durch die Verwendung von Rohstoffen und die Entwicklung neuer Materialien geschaffene gebaut-materielle Umwelt besteht aus zweckgebundenen Orten (Gebäude, Plätze und Räume), in denen mit verschiedenen Werkzeugen, Gegenständen und Hilfsmitteln, unterschiedliche menschliche Aktivitäten stattfinden können (Energieerzeugung, Telekommunikation, Transportmittel etc.) und zwischen denen mit Hilfe von Wegen, Straßen und Kanälen Mobilitätsstrukturen für Bewegung und Transport existieren. Die Verfügbarkeit, Qualität und Sicherheit der gebaut-materiellen Umwelt, mit der wir täglich umgehen (z. B. Wohnungen, Büros, Schulgebäude und ihre Ausstattung oder Straßen, Verkehrsmittel und Maschinen), haben bedeutsame direkte und indirekte Auswirkungen auf die Gesundheit. Der Grad des salutogenen Einflusses dieser gebaut-materiellen Umwelt- bzw. Stadtplanungselemente wiederum auf die salutogene Qualität sozialer Netzwerke und ihrer Entstehung ist ein noch wenig erforschtes Gebiet.
Die sozialkulturelle Umwelt (2. bis 4. Sphäre): In den gebaut-materiellen Strukturen bzw. Siedlungen finden verschiedene Formen (lebens)raumspezifischer Aktivitäten statt (4. Sphäre, Aktivitäten), zum Beispiel Wohnen, Arbeiten, Einkaufen, Spielen, reale Mobilität und virtuelle Telekommunikation. Zum anderen werden die damit verbundenen Dienstleistungsaktivitäten wie Abwasserbehandlung oder Energieerzeugung sowie Ressourcenbereitstellungen wie Waren- und Versorgungsströme vorgehalten. Der Grad des salutogenen Einflusses der physischen Planung wiederum auf die salutogene Qualität sozialer Netzwerke und ihrer Entstehung, ist ein noch wenig erforschtes Gebiet. Das Einkommen ist eine der wichtigsten Determinanten von Gesundheit, weshalb die allgemeine Struktur und Dynamik der lokalen Wirtschaft und das Ausmaß, in dem sie Beschäftigungsmöglichkeiten für verschiedene Bevölkerungsgruppen schafft, als hochrelevant angesehen werden muss (3. Sphäre, Economy). Wenn räumliche Strukturen der gebaut-materiellen Umwelt wie Post, Banken, Gesundheitsbehörden oder Krankenhäuser lokale Filialen schließen, dann geschieht dies in der Regel ohne die finanziellen und gesundheitlichen Kostenangemessen zu berücksichtigen, die sie auf die Kundengruppen übertragen. Durch zwischenmenschliche Interaktionen werden sowohl kulturell geprägte, gesellschaftliche Strukturen geschaffen (soziale, politische, rechtliche und ökonomische) als auch soziale Netzwerke und Gemeinschaften (= 2. Sphäre, Gemeinde), in denen auch der Grad der sozialen Einbindung im Sinne von Umweltgerechtigkeit, Partizipation und Befähigung eine wichtige Rolle für die Gesundheit spielt. Menschen konstituieren sich ihre Rahmenbedingungen auf dieser kollektiven Ebene in einer überwiegend ortsgebundenen sozial-kulturellen Umwelt. Die Bedeutung der lokalen Gemeinschaft und ihrer Strukturen kann als entscheidend für die soziale Eingliederung hervorgehoben werden (wie z. B. Schule, Einkaufen, Kneipen, Spielen, Treffen).
Die sozialkulturelle Umwelt lässt sich zusammenfassend als anthropogene, nicht-physische Umwelt beschreiben, die durch kollektive Aktivitäten (wie politische, kommunikative und rechtliche Regularien/Kodizes) und die dadurch etablierten sozioökonomischen Strukturen Rahmenbedingungen schafft, in denen und mit denen verhaltensorientierte Gesundheitsförderung stattfinden kann.
Die in der Health Map beschriebenen physischen Umweltverhältnisse (als Gesamtheit der abiotischen, biotischen und anthropogen geschaffenen Umwelt) können so auf die drei vorgestellten gesundheitsorientierten Umweltkategorien reduziert und darunter subsummiert werden. Sie ermöglichen eine differenziertere Analyse und Betrachtung von physischen bzw. „non-humanen“ Umweltfaktoren bzw. -elementen auf ihre gesundheitlichen Effekte.
Psychosoziale Umwelt: In stetiger Wechselwirkung mit den zuvor beschriebenen Umweltverhältnissen bestimmt jedes Individuum bzw. jede soziale Gruppe (1. Sphäre, Menschen) durch das Verhalten ihren „Lebensstil“ (2. Sphäre) (Lebensweisen/Lebensstile). Aspekte der individuellen Verhaltenswahl auf der einen Seite und Gesundheits- bzw. Lebensqualitätsergebnisse auf der anderen Seite werden in der Health Map nicht weiter ausdifferenziert. Vererbungsfaktoren, Epigenetik und individuelle Vulnerabilität werden ebenfalls nicht miteingeschlossen. Das populationsbezogene Umwelterleben (stratifiziert nach Alter, Geschlecht, Migrationshintergrund, funktionalen Einschränkungen etc.) bedingt zudem eine unterschiedliche Umweltwahrnehmung und -nutzung mit entsprechend divergierenden gesundheitlichen Ergebnissen.
Die Modulation der gesundheitlichen Wirkung von physischer Umwelt mit Individuen und Gruppen wird sowohl durch die Interaktion bzw. Wechselwirkung mit ihr als auch durch die subjektive Umweltwahrnehmung eines jeden Einzelnen bestimmt (s. u.). Dabei sind sich die Menschen auch gegenseitig Umwelt. Doch inwiefern bzw. inwieweit das Sozialverhalten als „psychosoziale Umwelt“ oder auch als „menschliche Umwelt“ daher ebenfalls unter den Umweltbegriff gefasst werden sollte, kann aus dem Modell der Health Map nicht weiter abgeleitet werden. Unter Bezugnahme auf das generische „Person-Environment Relations-Model“ (PERM; Rauthmann 2021) aus der Persönlichkeitspsychologie, kann dies für die umweltbezogene Gesundheitsförderung allerdings nur befürwortet werden: Das PERM spezifiziert die verschiedenen Beziehungen und wichtigen Wirkungspfade zwischen Person und Umwelt sowie die daraus resultierenden Outcome-Variablen, ohne dabei zwischen sozialer und physischer Umwelt zu unterscheiden. Es identifiziert lediglich vier Mensch-Umwelt Wechselwirkungen, die die Persönlichkeit beeinflussen:
- Interaktionen (Personen- und Umweltvariablen moderieren ihre gegenseitigen Effekte auf den Outcome),
- Korrelationen (Personen- und Umweltvariablen sind gleichzeitig assoziiert),
- Passungen (Personen- und Umweltvariablen passen zueinander) und
- Transaktionen (Personen- und Umgebungsvariablen beeinflussen sich einander über die Zeit hinweg).
Die Auseinandersetzung mit und die Anwendung dieser Umweltkategorien führen zu einem deutlich differenzierten Umgang mit der menschlichen Lebens(um)welt und kann zugleich zu einem einheitlichen Umweltverständnis von Public Health führen.
Die Umwelt als salutogene Ressource
Die Umwelt wird im Salutogenese-Modell Antonovskys (Salutogenese) mit ihren pathogenen wie salutogenen Aspekten berücksichtigt, wenn auch nicht näher definiert. Als umweltbezogene Determinanten von Gesundheit werden sowohl physikalische oder biochemische Stressoren wie Bakterien und Umweltschadstoffe benannt als auch die Art ihrer Bewältigung. Als wesentliches Potenzial zur Bewältigung von (Umwelt-)Stressoren und als Kernstück der Salutogenese werden von Antonovsky die allgemeinen Widerstandsressourcen angesehen. Sie umschreiben „jedes Merkmal einer Person, Gruppe oder Umwelt, das eine wirksame Spannungsbewältigung erleichtern kann“ (Antonovsky 1979, S. 99, Übersetzung Toni Faltermaier Salutogenese). Als Schlüsselkonzept gilt das Kohärenzgefühl, das sich im Laufe des Lebens auf der Basis von Ressourcen entwickelt und aussagt, ob das eigene Leben als verstehbar, bewältigbar und sinnhaft erlebt wird. Ein hohes Kohärenzgefühl führt zu positiver Gesundheit, ein geringes Kohärenzgefühl zu negativer. Welchen konkreten Beitrag die Umwelt in Form von Umweltressourcen als salutogene Gesundheitsdeterminanten zu einem guten Kohärenzgefühl leisten und wie dies im Salutogenese-Modell zu verankern wäre, ist aus gesundheitswissenschaftlicher Sicht Gegenstand zukünftiger Forschung.
Das Salutogenese-Modells Antonovskys ist seit seiner Veröffentlichung Gegenstand von Forschung und wird von Faltermaier (2016) als erster Entwurf verstanden, der erweitert und ergänzt werden muss, um Gesundheit noch besser zu erklären (Salutogenese). Weiterentwicklungen des Salutogenese-Modells werden als möglich und notwendig erachtet, wie Faltermaier (2017) in seinem integrativen Modell der Salutogenese (siehe Abb. 1 im Leitbegriff Salutogenese) vorschlägt. Als allgemeine Widerstandsressourcen sind dort jedoch ausschließlich psychosoziale und genetischkonstitutionelle Widerstandsressourcen aufgeführt, wohingegen „Umwelt“ als salutogenes Element wirksamer Spannungsbewältigung nicht enthalten ist. Der Aspekt, dass die Entwicklung von allgemeinen Widerstandsressourcen auch davon abhängt, wie und wo Menschen aufwachsen, wird ausschließlich auf die soziale Lebenswelt angewandt. Dem täglichen physischen Erfahrungsraum und der Auseinandersetzung mit ihm wird in Public Health bisher kaum salutogene Relevanz zugeschrieben. Dies kann in engem Zusammenhang damit gesehen werden, dass in weiten Teilen der Psychologie durch das dort vorherrschende Persönlichkeitsmodell vermittelt wird, die psychische Genese und Reifung der menschlichen Persönlichkeit sei weitgehend unabhängig von seiner physischen Umwelt und wird dahingehend als unbedeutend bzw. nachgeordnet betrachtet. Ein Umstand, dem seit Langem umwelt- und lebensweltorientierte Ansätze gegenübergestellt werden.
Das Konfliktpotenzial macht sich hier insbesondere am Stellenwert der Umwelt fest, die die Gesamtheit und die Wechselwirkung aller direkt und indirekt auf einen einzelnen Organismus oder Lebensgemeinschaft wirkenden Faktoren einschließt, so dass die ökologisch orientierte Psychologie der allgemeinen Psychologie vorwirft, zum großen Teil Laborartefakte zu untersuchen, die der Komplexität des Lebens nicht gerecht werden (Hellbrück & Schlittmeier 2008). Die Ökologische Psychologie bzw. Umweltpsychologie hingegen versucht, in Abgrenzung zum dekontextualisierten, (labor-)experimentellen Ansatz der allgemeinen Psychologie, Mensch und reale, physische Umwelt systematisch in Beziehung zu setzen (Gebhard 2020, Graumann & Kruse 2008, Hellbrück & Schlittmeier 2008). Sie gibt damit dem Umstand, dass der Mensch seine Physis, seine Sinne und seine Psyche im Laufe der Evolution im Kontext mit der natürlichen Umwelt ebenso weiterentwickelt hat wie die Fähigkeit, „seine Umwelt“ zu gestalten und eine eigene Kultur zu entwickeln, ein deutlich größeres Gewicht.
Kinder entwickeln ihre Sinne und erschließen sich ihre mentalen wie körperlichen Fähigkeiten in der Interaktion und durch ein „sich in Beziehung setzen“ mit der natürlichen und gebaut-materiellen Umwelt (Gebhard 2020). Die Qualität, Nutzungsvielfalt, Ästhetik, Atmosphäre, Sicherheit etc. der physischen Umweltverhältnisse spielen für die persönlichen Entfaltungsmöglichkeiten und die Entwicklung des Kohärenzsinns eine bedeutsame Rolle. Das Erobern, Entwickeln und Aneignen neuer Fähigkeiten im Kontext der dinglichen Umwelt stärkt u. a. Selbstvertrauen, Selbstwert, Körpergefühl, Orientierungssinn und Eigenwahrnehmung. In der Folge werden die Fähigkeiten automatisiert und laufen im bekannten Umweltkontext fortan unbewusst ab, um Kapazitäten für neue Lernprozesse freizusetzen. Ändert sich der Umweltkontext (positiv wie negativ), werden neue Erfahrungen gemacht oder bewährte Handlungsmuster durch neue ersetzt, und die jeweilige Relevanz von Umweltdeterminanten wird bewusst erlebt (ebd.).
Insbesondere die Aspekte des inneren Abstands zum Alltäglichen und die Erfordernisse von sich (im Moment des Betrachtens) verändernden Aspekten der Umgebung (z. B. Blätterspiel im Wind, Glitzern auf der Wasseroberfläche, Artvielfalt am Wegesrand) spielen eine wesentliche Rolle, wie Kaplan & Kaplan (1989) dies in ihrer Attention Restauration Theory (ART) für die stressreduzierende Wirkung von Naturaufenthalten beschreiben. Neben der Bedeutsamkeit von natürlichen Umwelten für die Stressbewältigung und ein kohärentes Leben, arbeitete Stephen Kaplan (1995) ergänzend die Bedeutsamkeit von Naturräumen für die Wiederherstellung von gerichteter Aufmerksamkeit bzw. Konzentrationsfähigkeit heraus.
Der Umstand, dass alles, was einen Menschen umgibt (Umwelt) auch Einfluss auf seine persönliche Entwicklung nimmt, hat zu verschiedenen umwelt- und lebensweltorientierten Ansätzen geführt. So wurde z. B. von Gebhardt (2016) das „dreidimensionalen Persönlichkeitsmodell“ entworfen, das das herkömmliche Persönlichkeitsmodell der allgemeinen Psychologie, in denen die Persönlichkeitsbildung vor allem als ein Ergebnis der Beziehung zu sich selbst und der Beziehung zu anderen Menschen verstanden wird, um die physischen Umweltdimensionen und ihre individuelle Wahrnehmung erweitert.
Es kann festgehalten werden, dass die Forschung zu resilienzstärkenden bzw. salutogenen physischen Umweltmerkmale, -qualitäten und Wirkmechanismen als auch zu salutogen wirksamen Interaktionen des Menschen mit ihnen, gerade in den letzten Jahren große Fortschritte gemacht hat. Doch ist es noch ein weiter Weg, sie in ihrer Komplexität – inkl. ihrer Wechselwirkung mit den pathogen wirksamen Risikofaktoren – zu verstehen. Als eine wichtige Voraussetzung hierfür können interdisziplinäre und intersektorielle Forschungs- und Entwicklungsansätze angesehen werden, für die ein divergierendes Umweltverständnis eine konzeptionelle wie methodische Barriere darstellt. Um die Bedeutung der Umwelt für Gesundheit und Wohlbefinden des Menschen untersuchen und vollständig verstehen zu können, bedarf es letztlich einer allgemeingültigen, ausdifferenzierten Definition des Umweltbegriffs zwischen allen Disziplinen.
Die Umwelt im Setting- bzw. Lebensweltansatz
Gesundheitsförderung wird als ein Prozess definiert, der allen Menschen ein höheres Maß an Selbstbestimmung über ihre Gesundheit ermöglichen und sie dadurch zur Stärkung ihrer Gesundheit befähigen soll (Gesundheitsförderung 1: Grundlagen). Diese Definition des Begriffs der Gesundheitsförderung bringt unmittelbar zum Ausdruck, dass gesundheitsförderliche Maßnahmen bzw. Handlungen sowie die Gestaltung einer gesundheitsförderlichen Lebenswelt dazu geeignet sein müssen, jedem Individuum einen persönlichen Entwicklungs- und Reifungsprozess zu ermöglichen (Salutogenese). Aus dieser individuenzentrierten Perspektive betrachtet, muss eine gesundheitsförderliche Lebenswelt also folgerichtig so beschaffen sein, dass das Individuum dabei unterstützt wird, diesen Prozess für sich positiv zu gestalten (Mittelmark, Bull & Bouwma 2017).
Aus diesem sozialpsychologischen Verständnis heraus hat sich der Lebensweltansatz bzw. das „salutogene Setting“ entwickelt, wobei das Setting dabei als populationsbasierter Sozialzusammenhang beschrieben und für Interventionen als spezifisches soziales System abgegrenzt und definiert wird (Settingsansatz/Lebensweltansatz). Ihm liegen prioritär die zwischenmenschlichen Interaktionen bzw. Verhaltensmuster (Gesundheitsförderung im Setting) und soziostrukturelle Bedingungen (gesundheitsförderliche Settings) zugrunde. Damit wird der Erkenntnis Rechnung getragen, dass Gesundheitsprobleme einer Bevölkerungsgruppe das Resultat einer wechselseitigen Beziehung zwischen ökonomischer, sozialer und organisatorischer Umwelt sowie persönlicher Lebensweise sind.
Unter gesundheitsförderlichen Settings werden „bedeutsame, abgrenzbare Systeme insbesondere des Wohnens, des Lernens, des Studierens, der medizinischen und pflegerischen Versorgung, der Freizeitgestaltung und des Sports“ verstanden (§ 20a Abs.1 [1] SGB V). Die Kommune wird als Lebenswelt von besonderer Bedeutung herausgehoben, weil sie die zuvor genannten Lebenswelten umfasst (Gesundheitsförderung 5: Deutschland). In diesem, für die kommunale Gesundheitsförderung bedeutsamen Lebensweltansatz, wird das abzugrenzende System durch Tätigkeiten bzw. Verhaltensweisen beschrieben; weder die natürliche noch die gebaut-materielle Umwelt sind explizit berücksichtigt. Dies mag sicher auch darin begründet sein, dass die Krankenkassen Leistungen zur Gesundheitsförderung im Zusammenwirken mit dem öffentlichen Gesundheitsdienst realisieren; welcher wiederum keine umweltgestalterischen Aufgaben übernimmt. Doch vor dem Hintergrund, dass der Lebensweltansatz das Verständnis von Gesundheit auf Populationsebene erfordert und das Konzeptualisieren von Kontexten, in denen salutogene (Umwelt-)Faktoren vorhanden sind oder auf sie eingewirkt werden kann, erscheint dieser rechtliche Lebensweltansatz erstaunlich. Insbesondere wenn auf Populationsebene gesundheitsrelevante Lebensstile mit einbezogen werden, in denen Gruppen von Menschen typische Muster von gesundheitsrelevanten Verhaltensweisen, Orientierungen und (Umwelt-)Ressourcen aufweisen, die von teilhabendenden Individuen in ihrer Auseinandersetzung mit ihren sozialen, kulturellen, ökonomischen und ökologischen Lebensbedingungen entwickelt wurden (Lebensweisen/Lebensstile).
Insofern ist das „salutogene Setting“ vielmehr ein Ort, an dem die physischen natürlichen, gebaut-materiellen und sozio-kulturellen Umweltelemente und die (psycho-)sozialen Arrangements Gesundheit im kollektiven Sinne gemeinsam fördern und an dem eine Politik, die Gesundheit wertschätzt, auf allen gesellschaftlichen Ebenen wirksam wird (Mittelmark, Bull & Bouwma 2017).
Eine umweltbezogene Gestaltung gesundheitsfördernder Lebenswelten geht weit über das präventionsorientierte Zurückdrängen von umweltbezogenen Gesundheitsrisiken im Sinne der Daseinsvorsorge und der Bereitstellung resilienter Ökosysteme hinaus. Davon ausgehend, dass eine gesunde Umwelt selbstverständlich sein sollte und Gesundheitsförderung mehr ist als die Abwesenheit von Umweltschadstoffen in intakten Lebenswelten, sollte umweltbezogene Gesundheitsforschung verstärkt auf den bewussten Umgang mit und Einsatz von gesundheitsförderlichen Umweltressourcen für salutogene Lebenswelten abheben. Auf der Ebene des urbanen Wohnungsneubaus bedeutet dies z. B. die salutogenen Elemente der natürlichen, gebaut-materiellen und sozialkulturellen Umwelt zu identifizieren, nach Nachhaltigkeitskriterien zu priorisieren und Stadtquartiere im Sinne „gesundheitsfördernder Settings“ gezielt salutogen zu qualifizieren bzw. weiterzuentwickeln.
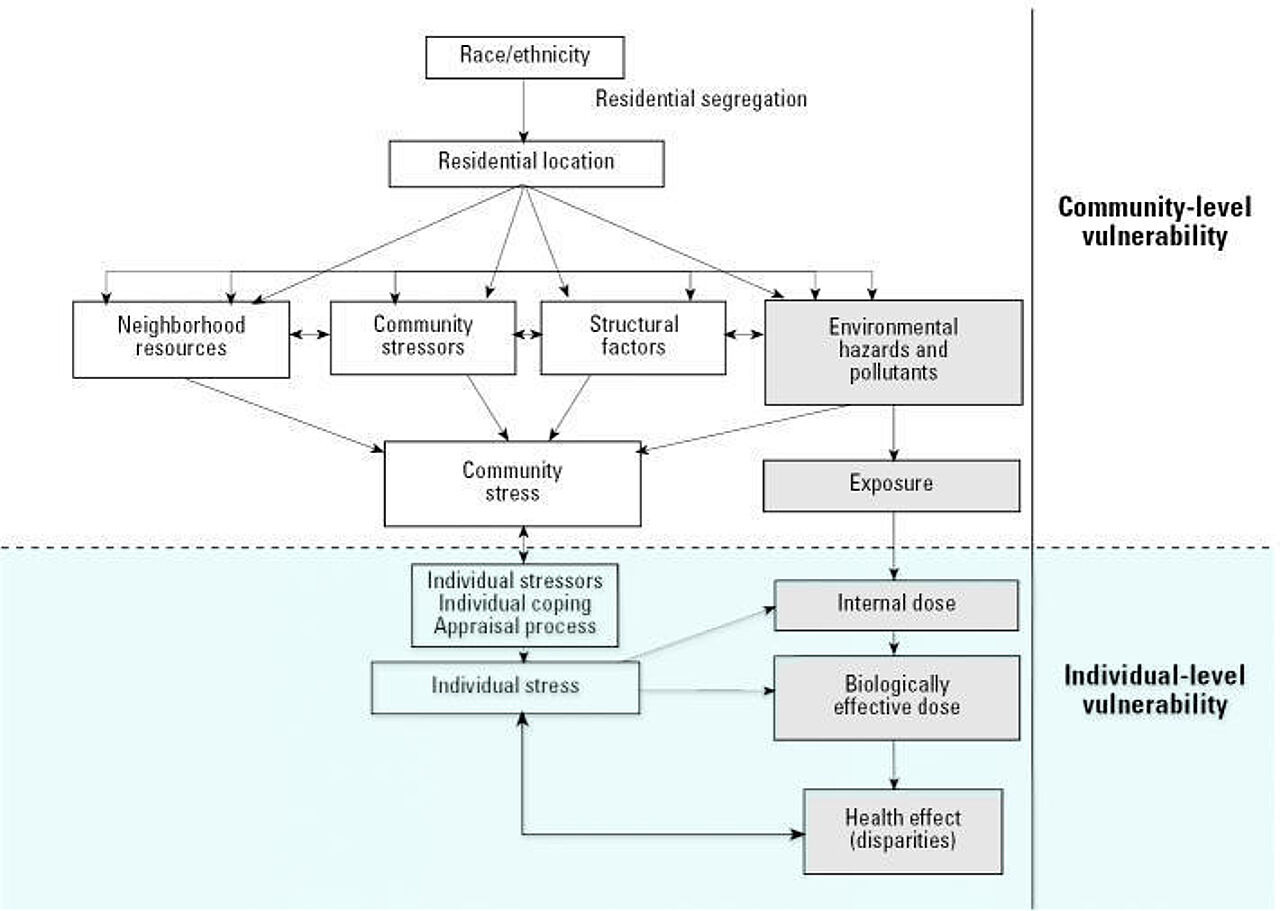
Der individuenbezogene Ansatz des Salutogenese-Modells, der daraus abgeleitete populationsbasierte Lebensweltansatz und die systemisch-humanökologische Perspektive salutogener Umwelt-Interventionen im gesundheitsfördernden Setting stehen sich keineswegs widersprüchlich entgegen, im Gegenteil. Sie ergänzen sich in Anlehnung an das „Exposure-disease-stress-model“ (Abb.2) an der Schnittstelle, an der die Außenwahrnehmung der Umwelt eines Menschen auf einem „Gemeinschafts-Level“ aufgenommen und dann individuell als Innenwahrnehmung auf dem „persönlichen Level“ verarbeitet wird. So könnte psychosozialer Stress durch zu dichte Bebauung oder Lärm der Vulnerabilitätsfaktor sein, der Umweltrisiken mit sozialen Bedingungen verknüpft und zu akuten wie chronischen Veränderungen von Körperfunktionen (z. B. Immunsystem) bzw. Krankheiten führen kann. Wenn Wohnsegregation zu unterschiedlicher Exposition gegenüber Schadstoffen und dem Zugriff auf Gemeinschaftsressourcen führt und diese Umweltrisiken nicht durch andere Ressourcen ausgeglichen werden, kann dies die Anfälligkeit gegenüber Umweltfaktoren wie Luftverschmutzung erhöhen (Gee & Payne-Sturges 2004).
Anwendbarkeit von One Health, EcoHealth und Planetary Health auf umweltbezogene Gesundheitsförderung
Die Umweltperspektive von Public Health wird maßgeblich von Konzepten zu umweltbezogener Gesundheit mitbestimmt, die zum einen das Verhältnis zwischen Mensch und Umwelt beschreiben und zum anderen die daraus resultierenden Maßnahmen für Public Health, Global Health und Environmental Health ableiten. Für keines der drei führenden Konzepte (One Health, EcoHealth und Planetary Health) gibt es eine allgemeingültige Definition; vielmehr entwickeln sie sich beständig fort und vor allem aufeinander zu. So haben sie mittlerweile recht ähnliche, ganzheitliche Ansätze (Lerner & Berg 2017). Sie werden im Folgenden vergleichend vorgestellt, um sie dann in Bezug auf ihre Eignung für umweltbezogene Gesundheitsförderung einzuordnen.
Das One Health-Konzept entwickelte sich Anfang der 2000er Jahre aus der Erkenntnis, dass die Übertragung und Ausbreitung von Mensch-Tier-Erkrankungen nur interdisziplinär zu bewältigen ist. Aus der zunächst kurativ ausgerichteten Kooperation zwischen Human- und Veterinärmedizin „One Medicine“ entstand der auf die Bevölkerungsgesundheit ausgerichtete One Health-Ansatz. Er beschreibt die Erfordernis, die Gesundheit von Mensch, Tier und Umwelt durch sektorübergreifende und transdisziplinäre Ansätze zusammen zu denken und zu lösen. 2008 wurde die National One Health-Commission (OHC) gegründet, um den One Health-Ansatz zu verbreiten und die notwendigen Strukturen zu schaffen, die Gesundheit von Menschen, Tieren und Pflanzen zu verbessern und damit die Widerstandsfähigkeit der Umwelt zu fördern. Das OHC ist überzeugt, dass die Multidisziplinarität des One Health-Ansatzes der einzige Weg ist, die Nachhaltigkeitsziele der Agenda 2030 zu erreichen (Walton 2019). Nicht zuletzt aufgrund der human- und veterinärmedizinischen Genese des One Health-Ansatzes, ist die Praxis jedoch bis heute prioritär anthropozentrisch auf die Gesundheit von Menschen und Tieren ausgerichtet, um diese im Sinne des vorsorgenden Gesundheitsschutzes vor der Ausbreitung von Infektionskrankheiten zu schützen. Es bedürfte der deutlich stärkeren Integration unter anderem von Umwelt-, Evolutions- und Ökowissenschaftlerinnen und -wissenschaftlern, um das gewünschte Gleichgewicht zur Erhaltung gesunder Ökosysteme zu erreichen (Dash 2020).
Das heutige EcoHealth-Konzept geht auf die Gründung der Wildlife Preservation Trust International im Jahr 1971 zurück, der in 2010 zur EcoHealth-Alliance umbenannt wurde (Walton 2019). Der EcoHealth-Ansatz entwickelte sich 1996 aus dem EcoHealth-Programm, unterstützt durch das International Development Research Centre of Canada (IDRC) (Lebel 2003) und durch enge Verbindungen zur Naturschutzmedizin (d. h. veterinärmedizinische Versorgung von Wildtieren in Nationalparks). Dabei wurde EcoHealth stark von der Bewegung für eine nachhaltige Entwicklung und den Prinzipien des Brundtland-Berichts von 1987 (Brundtland 1987) geprägt, dessen Wertsetzungen es bis heute teilt und dessen systemischen Ansatz zur Bewältigung komplexer Probleme es unterstützt. Das EcoHealth-Konzept ist somit noch deutlich breiter angelegt als One Health.
Aufgrund seiner Genese bezieht das EcoHealth-Konzept die Ökosystemgesundheit und deren Einfluss auf die menschliche Gesundheit stärker mit ein, ohne die sozialen, politischen und ökonomischen Dimensionen zu vernachlässigen. Im Zentrum steht die humanökologische Erkenntnis, dass Umweltgesundheit, die Gesundheit von Mensch und Tier und der soziale und politische Kontext, in dem sie existieren, ein komplexes System bilden − das Ökosystem (Walton 2019). EcoHealth untersucht programmatisch die Veränderungen in der biologischen, physikalischen, sozialen und wirtschaftlichen Umwelt und setzt diese Veränderungen mit der menschlichen Gesundheit in Beziehung.
Das IDRC EcoHealth-Programm basiert auf sechs Schlüsselprinzipien: systemisches Denken, Knowledge to Action, Transdisziplinarität, Partizipation, Gleichberechtigung und Nachhaltigkeit (Charron 2012). Um diese anspruchsvollen Prinzipien in einem Projekt realisieren zu können, gehört es zum EcoHealth-Projektmanagement, schon vor Beginn des geplanten Entwicklungs- bzw. Forschungsprojektes alle relevanten Praxis- und Fachvertreter mit den Mitgliedern der betroffenen Gemeinde zusammenzubringen, um die verschiedenen Perspektiven und Kenntnisse über das avisierte Problem auszutauschen, eine gemeinsame Sprache zu entwickeln und eine gemeinsame Projektvision. Dem liegt dabei das Schlüsselprinzip „equality of diversity“ zugrunde: Alles ist anders, aber gleich. Gleichheit (zwischen Geschlechtern, sozioökonomischen Klassen, Altersgruppen und Arten) ist kein gewünschtes Ergebnis an sich; vielmehr ist sie eine bewusste Wertsetzung und ein ethisches Praxisfeld zugleich. Die Haltung ist Teil des Prozesses und eine Art, das untersuchte Problem zu verstehen, zu seiner Lösung beizutragen und zu den Konsequenzen, die sich aus der Problemlösung ergeben können. Dies führt oft sowohl zu kreativen und neuartigen Ansätzen als auch zu "sozial robusteren" Lösungen (Walton 2019).
Planetary Health ist das jüngste der drei Konzepte. Die Prinzipien und Ideen von Planetary Health überlappen sich in weiten Bereichen mit One Health und EcoHealth. Der Bericht der Rockefeller Foundation Lancet Commission von Whitmee et al. (2015) fasst eindrücklich den Sachstand zum Zusammenhang zwischen menschlicher Gesundheit und Umweltveränderungen zusammen. Er legt differenziert dar, warum die derzeitige Entwicklung der menschlichen Aktivitäten nicht nachhaltig ist, und verankert die Diskussion um die Ursachen in der Epoche des Anthropozäns.
Planetary Health wird in diesem Bericht als neue Wissenschaft vorgestellt und als natürlicher Nachfolger von Public Health und Global Health eingeführt. Dies wird damit begründet, dass sich Global Health auf internationale Gesundheit gründet und sich darauf konzentriert, die Gesundheit aller durch soziale Gleichheit zu erreichen, wohingegen Planetary Health noch einen Schritt weitergeht und die Lebensgrundlagen (globales Ökosystem) mit einbezieht. Der Bericht identifiziert diverse Umsetzungsmängel bzw. Governance-Herausforderungen (wie z. B. die Trägheit von Regierungen und Institutionen beim Erkennen von und Reagieren auf Bedrohungen), formuliert konkrete Handlungsoptionen und ist ein klarer Aufruf zur Neubewertung des Governance-Modells zum Schutz unseres Planeten.
Als Reaktion auf die Kommission gründeten die Harvard University und die Wildlife Conservation Society im Jahr 2015 die Planetary Health-Alliance aus über 60 Universitäten und NGOs, mit dem Ziel, ein neues „rigoroses, politikfokussiertes und transdisziplinäres Feld angewandter Forschung“ aufzubauen, das darauf abzielt, die Auswirkungen der zunehmend schnellen Veränderungen des natürlichen Erdsystems auf die menschliche Gesundheit zu verstehen (Walton 2019).
Es lässt sich zusammenfassen, dass alle drei Konzepte sowohl international, transdisziplinär und ganzheitlich aufgestellt sind als auch klar formulieren, dass die menschliche Gesundheit nur in einem stabilen „natürlichen (Öko-)System“ funktionieren kann. Die Unterschiede werden an Prioritäten- bzw. Wertsetzungen deutlich, an der Sprachlichkeit und an den gewählten Umsetzungsprozessen.
Zum Beispiel werden soziale, politische und ökonomische Aspekte sehr unterschiedlich gewichtet und integriert. Planetary Health ist das am stärksten auf politische Entscheidungsstrukturen abzielende Konzept, wohingegen EcoHealth den integrativsten und nachhaltigsten Ansatz ausweist. Auch die Handlungsebenen sind unterschiedlich: während One Health und EcoHealth ausgehend von ihren konkreten Projekterfahrungen ihre Konzepte und Strukturen über viele Jahre hinweg „Bottom-Up“ entwickelt haben, nimmt Planetary Health mit enormer Schubkraft die problematische Gesamtsituation mit einem globalpolitischen „Top-Down“-Ansatz in den Fokus. An dem Umstand, dass die UN-Agenda 2030, der „Planetary Health-Gründungsbericht“ der Rockefeller Foundation Lancet Commission und die Gründung der Planetary Health-Assoziation (s. o.) zeitgleich im Jahr 2015 starteten, lässt die Absicht erkennen, planetare Wirkung in allen Sektoren zu entfalten.
Ein für umweltbezogene Gesundheitsförderung wichtiges Alleinstellungsmerkmal des EcoHealth-Konzeptes gegenüber den anderen beiden Konzepten besteht allerdings darin, dass es das Schlüsselprinzip „Equality of diversity“ nicht nur auf den Menschen, sondern auch auf andere Arten bzw. Ökosystemteilnehmer anwendet. Dadurch nimmt es den Menschen der Natur gegenüber deutlich weiter zurück als die anderen beiden Konzepte und löst die anthropozentrische Perspektive auf, die Gesundheit der natürlichen Umwelt an ihrer Bedeutung für die menschliche Gesundheit auszurichten.
Mit dieser umweltethischen Wertsetzung integriert das EcoHealth-Konzept den Menschen als gleichwertig in den Naturkontext und setzt ein starkes Zeichen des Respekts gegenüber den natürlichen Ressourcen. In die Tiefe gedacht, bietet das EcoHealth-Konzept hier die konsequenteste Umsetzung einer gesunden, nachhaltigen Entwicklung an. Dabei es ist durchaus mit einem gewissen Risiko behaftet, Ökosysteme mit Blick auf menschliche Bedürfnisse, lediglich „resilient“ bzw. „stabil“ auszutarieren, anstelle einer grundlegenden Gesundung und Haltungsänderung der Natur gegenüber.
Fazit
Der Umstand, dass fast alles, was einen Menschen umgibt, Einfluss auf sein Wohlergehen, seine Gesundheit und seine Entwicklung nimmt, sollten die Umwelteigenschaften der physischen Umwelt in das zentrale Blickfeld der Salutogenese-Forschung rücken. Eine umweltbezogene Gestaltung gesundheitsfördernder Lebenswelten sollte über das präventionsorientierte Zurückdrängen von umweltbezogenen Gesundheitsrisiken im Sinne der Daseinsvorsorge und der Bereitstellung resilienter Ökosysteme hinausgehen. Davon ausgehend, dass eine gesunde Umwelt ein Grundrecht und Gesundheitsförderung mehr ist als die Abwesenheit von Umweltschadstoffen in intakten Lebenswelten, sollte umweltbezogene Gesundheitsforschung verstärkt auf den bewussten Umgang mit und Einsatz von gesundheitsförderlichen Umweltressourcen für salutogene Lebenswelten abheben.
Nur wenn die physische Umwelt als grundlegende, allgemeine Widerstandsressource im Sinne des Salutogenese Modells Antonowskys verstanden wird (s. o.), werden sowohl ihre salutogenen Elemente bzw. Qualitäten als auch ihr Einfluss auf die menschliche Gesundheit über alle Disziplinen hinweg genauer untersucht und können in der Folge gezielt zur Gestaltung gesundheitsfördernder Lebenswelten genutzt werden. Darin liegt großes synergetisches Potenzial, um für die Konstruktion unserer Lebensumwelt neue salutogene Gestaltungsmöglichkeiten zu identifizieren. Der Mensch konstruiert den Großteil seiner Lebensumwelt selbst und nimmt entscheidenden Einfluss auf die natürliche wie gebaut-materielle Umwelt. So wäre es nur folgerichtig, es zu einer Kernaufgabe zu machen, gesundheitsförderliche Umweltelemente zu identifizieren, um diese auf allen Ebenen und in allen Sektoren einer Gesellschaft in die Konstruktion unserer Lebensumwelt einfließen zu lassen.
Daran wird deutlich, dass das aus der Umweltdefinition resultierende Umweltverständnis nicht nur Einfluss auf mögliche Handlungsoptionen und Interventionsstrategien einer salutogenen Setting-Gestaltung hat, sondern ganz entscheidend auch auf die Weiterentwicklung salutogener Konzepte und die Beschreibung der darin enthaltenen umweltbezogenen Widerstandsressourcen bzw. Gesundheitsdeterminanten wirkt. Insofern sollte der Festlegung und Verwendung eines einheitlichen Umweltbegriffs hohe Priorität eingeräumt werden. Und eine Umweltdefinition wiederum, die umweltbezogene Gesundheitsförderung ermöglicht, kann nur durch einen ganzheitlichen bzw. systemischen Ansatz ausreichend abgedeckt werden. Dahingehend bieten die humanökologische Health Map und das EcoHealth-Konzept gegenwärtig die umweltethisch bzw. normativ nachhaltigste und weitreichendste Grundlage, auch wenn das Planetary Health-Konzept zurzeit die größte politische Schubkraft besitzt.
Abschließend kann festgehalten werden, dass trotz bedeutsamer Forschungserfolge im Bereich Urban Health bzw. nachhaltiger Stadtgesundheit, aus der hier beschriebenen Perspektive die „umweltbezogene Gesundheitsförderung“ ein noch zu entwickelndes Forschungsfeld mit viel Potenzial darstellt; insbesondere im Kontext des Lebenswelt-Ansatzes unter Bezugnahme auf das Salutogenese-Modell gilt es für Forschung und Praxis noch einiges an Potenzial auszuschöpfen.
Literatur:
Antonovsky, A. (1979). Health, stress, and coping. New perspectives on mental and physical well-being. San Francisco: Jossey-Bass Publishers.
Barton, H. (2005) A health map for urban planners. Built Environment Volume 31, No. 4: 339−355. Zugriff am 02.05.2021 unter
www.jstor.org/stable/pdf/23289538.pdf?refreqid=excelsior%3A78779fe08a5e9956880ffd0a81d158f9.
Barton, H. & Grant, M. (2006). A health map for the local human habitat. The Journal oft he Royal Society fort he Promotion of Health Vol. 126, No.6:252–3. doi:10.1177/1466424006070466.
Bircher, J., Kuruvilla, S. (2014). Defining health by addressing individual, social, and environmental determinants: New opportunities for health care and public health. J Public Health Pol 35, 363–386. doi: doi.org/10.1057/jphp.2014.19.
Brundtland, G. H. (1987). Report of the World Commission on environment and development: „Our common future". UN − United Nations.
Charron, D. (2012). Ecohealth research in practice. In D. F. Charron (Ed.). Ecohealth Research in Practice (Volume 1, pp. 255–271). Springer: New York, NY, USA.
Claßen, T., Bunz, M. (2018). Einfluss von Naturräumen auf die Gesundheit – Evidenzlage und Konsequenzen für Wissenschaft und Praxis. Bundesgesundheitsblatt 61, 720–728. doi: doi.org/10.1007/s00103-018-2744-9.
Dahlgren, G. & Whitehead, M. (1991). Policies and strategies to promote social equity in health. Stockholm, Sweden: Institute for Future Studies. Zugriff am 02.05.2021 unter
www.iffs.se/media/1326/20080109110739filmZ8UVQv2wQFShMRF6cuT.pdf.
Dash, S. (2020). Environmental health the most neglected part of One Health. Journal. Medic. Veteri Sci, 1−2(4−9). doi: doi.org/10.36437/ijmvs.2020.1.2.B.
Gee G. C., Payne-Sturges D. C. (2004). Environmental health disparities: A framework integrating psychosocial and environmental concepts. Environ Health Perspect 112(17):1645–1653. doi: doi.org/10.1289/ehp.7074.
Graumann, C. F. & Kruse, L. (2008). Umweltpsychologie – Ort, Gegenstand, Herkünfte, Trends. In E.-D. Lautermann & V. Linneweber (Hrsg.). Grundlagen, Paradigmen und Methoden der Umweltpsychologie (S. 3−50). Göttingen: Hogrefe.
Hellbrück, J. & Schlittmeier, S. (2008). Allgemeine Psychologie und Umwelt. In E.-D. Lautermann & V. Linneweber (Hrsg.). Grundlagen, Paradigmen und Methoden der Umweltpsychologie (S. 69−93). Göttingen: Hogrefe.
Europäische Kommission (2013). Grüne Infrastruktur (GI) – Aufwertung des Europäischen Naturkapitals. Mitteilung der Kommission an das Europäische Parlament, den Rat, den Europäischen Wirtschafts- und Sozialausschuss und den Ausschuss der Regionen. Brüssel: Europäische Kommission. Zugriff am 02.05.2021 unter http://shop.rvr.ruhr/media/pdf/21/64/7c/Gr-ne-Infrastruktur-Ruhr_Dez16.pdf.
Faltermaier, T. (2016). Laienperspektiven auf Gesundheit und Krankheit. In M. Richter & K. Hurrelmann (Hrsg.). Soziologie von Gesundheit und Krankheit (S. 229–241). Berlin: Springer-Verlag.
Faltermaier, T. (2017). Gesundheitspsychologie. Grundriss der Psychologie, Band 21. 2., überarbeitete und erweiterte Auflage, Stuttgart: Kohlhammer.
Fehr, R. & Hornberg, C. (Hrsg.) (2018). Stadt der Zukunft – Gesund und nachhaltig, Brückenbau zwischen Disziplinen und Sektoren. München: oekom Verlag.
Gebhard, U. (2016). Zum Zusammenhang von Persönlichkeitsentwicklung und Landschaft. In U. Gebhard & T. Kistemann (Hrsg.). Landschaft, Identität und Gesundheit − Zum Konzept der Therapeutischen Landschaften. Cham/Switzerland: Springer Verlag.
Gebhard, U. (2020). Kind und Natur: Bedeutung der Natur für die psychische Entwicklung. Cham/Switzerland: Springer Verlag.
Lebel J. (2003). Health: An ecosystem approach: Focus. Ottawa, ON: International Development Research Centre.
Lerner H., Berg, C. (2017). A comparison of three holistic approaches to health: One Health, Eco Health, and Planetary Health. Frontiers in Veterinary Science 4. 163. 10.3389/fvets.2017.00163.
Kaplan, R. & Kaplan, S. (1989). The experience of nature: A psychological perspective. New York, NY: Cambridge University Press.
Kaplan, S. (1995). The restorative benefits of nature: Toward an integrative framework. Journal of Environmental Psychology Volume 15, 3: 169−182. doi: https://doi.org/10.1016/0272-4944(95)90001-2.
Kowarik, I., Bartz, R. & Brenck, M. (Hrsg.) (2016). Naturkapital Deutschland – TEEB DE. Ökosystemleistungen in der Stadt – Gesundheit schützen und Lebensqualität erhöhen. Zugriff am 02.05.2021 unter www.ufz.de/export/data/global/190508_TEEB_DE_Stadtbericht_Langfassung.pdf.
Liebig-Gonglach, M., Pauli, A. & Hornberg, C. (2020). Zur Bedeutung von Umweltqualitäten und sozialen Verhältnissen als Gesundheitsfaktoren. In P. Kriwy & M. Jungbauer-Gans (Hrsg.). Handbuch Gesundheitssoziologie. Wiesbaden: Springer VS. doi: doi.org/10.1007/978-3-658-06392-4_32.
Mittelmark, M. B., Bull, T. & Bouwma, L. (2017). Emerging ideas relevant to the salutogenic model of healt. In B. Maurice et al. (Hrsg.). The handbook of salutogenesis. Springer Verlag. Zugriff am 02.05.2021 unter www.ncbi.nlm.nih.gov/books/NBK435831/pdf/Bookshelf_NBK435831.pdf.
MULNV NRW − Ministerium für Umwelt, Landwirtschaft, Natur- und Verbraucherschutz des Landes Nordrhein-Westfalen (Hrsg.) (2016). Masterplan Umwelt und Gesundheit NRW. Zugriff am 02.05.2021 unter www.umwelt.nrw.de/fileadmin/redaktion/Broschueren/masterplan_umwelt_und_gesundheit_nrw.pdf.
Parkes, M. W. (2011). EcoHealth and Aboriginal health: A review of common ground. National Collaborating Centre for Aboriginal Health (NCCAH), Prince George, British Columbia, Canada. Zugriff am 02.05.2021 unter
www.ccnsa-nccah.ca/docs/emerging/FS-EcohealthAboriginalHealth-Parkes-EN.pdf.
Prüss-Ustün, A., Wolf, J., Corvalán, C., Bos, R., & Neira, M. (2016). Preventing disease through healthy environments: A global assessment of the burden of disease from environmental risks. WHO Library. Zugriff am 02.05.2021 unter http://apps.who.int/iris/bitstream/handle/10665/204585/9789241565196_eng.pdf;sequence=1.
Prüss-Ustün, A. & Corvalán, C. (2006). Preventing disease through healthy environments. Towards an estimate of the environmental burden of disease. WHO Library. Zugriff am 02.05.2021 unter www.who.int/quantifying_ehimpacts/publications/prevdisexecsume.pdf.
Rauthmann, J. F. (2021). Capturing interactions, correlations, fits, and transactions: A Person-Environment Relations Model, 427-522. In J. F. Rauthmann (Hrsg.). The Handbook of Personality Dynamics and Processes. Amsterdam: Elsevier. https://doi.org/10.1016/B978-0-12-813995-0.00018-2.
Nunes, A. R., Lee, K. & O’Riordan, T. (2016). The importance of an integrating framework for achieving the Sustainable Development Goals: The example of health and well-being. BMJ Golbal Health 1:e000068. doi:10.1136/bmjgh-2016-000068. Zugriff am 02.05.2021 unter https://gh.bmj.com/content/bmjgh/1/3/e000068.full.pdf.
Senatsverwaltung für Umwelt, Verkehr und Klimaschutz Berlin (Hrsg.) (2019). Basisbericht Umweltgerechtigkeit: Grundlagen für die sozialräumliche Umweltpolitik. Konzeption, Inhalte und Projektleitung Dr.-Ing. H.-Josef Klimeczek. Zugriff am 02.05.2021 unter www.berlin.de/sen/uvk/umwelt/nachhaltigkeit/umweltgerechtigkeit.
UN − United Nations (Hrsg.) (2015). Transforming our world: The agenda 2030 for sustainable development. New York.
Walton, M. (Hrsg.) (2019). OnePlanet, OneHealth. AUSTRALIA: Sydney University Press. doi:10.2307/j.ctvggx2kn.
WHO EU (1986). Ottawa-Charta zur Gesundheitsförderung. WHO-autorisierte Übersetzung: Hildebrandt/Kickbusch auf der Basis von Entwürfen aus der DDR und von Badura sowie Milz. Zugriff am 02.05.2021 unter https://intranet.euro.who.int/__data/assets/pdf_file/0006/129534/Ottawa_Charter_G.pdf.
WHO EU (1989). Umwelt und Gesundheit: Europäische Charta mit Kommentar. Erste Europäische Konferenz Umwelt und Gesundheit, Frankfurt 2.−8. Dezember 1989. Regionale Veröffentlichungen der WHO, Europäische Schriftenreihe Nr. 35. Zugriff am 02.05.2021 unter www.euro.who.int/__data/assets/pdf_file/0014/116015/WA3095g.pdf.
WHO EU (1994a). Sorge um Europas Zukunft – Gesundheit und Umwelt in der Europäischen Region der WHO. Zusammenfassung. Zugriff am 02.05.2021 unter www.euro.who.int/__data/assets/pdf_file/0011/98273/WA30G.pdf.
WHO EU (1994b). Aktionsplan Umwelt und Gesundheit für Europa der Zweiten Europakonferenz Umwelt und Gesundheit. Helsinki (Finnland), 20.–22. Juni 1994. Zugriff am 02.05.2021 unter www.euro.who.int/__data/assets/pdf_file/0006/109878/EUR_ICP_CEH_212A_G.pdf.
WHO (2020). WHO global strategy on health, environment and climate change. https://www.who.int/publications/i/item/9789240000377.
Whitmee, S., Haines, A., Beyrer, C. et al. (2015). Safeguarding human health in the anthropocene epoch: Report of The Rockefeller Foundation-Lancet Commission on planetary health. Lancet. 386(10007):1973-2028. doi: 10.1016/S0140-6736(15)60901-1.
Verweise:
Determinanten der Gesundheit, Gesundheitsförderung 1: Grundlagen, Gesundheitsförderung 5: Deutschland, Gesundheitsschutz, Lebensweisen/Lebensstile, Öffentlicher Gesundheitsdienst (ÖGD) und Gesundheitsförderung, Ökologische und humanökologische Perspektive, Prävention und Krankheitsprävention, Salutogenese, Settingansatz/Lebensweltansatz, Umweltgerechtigkeit, Urban health / StadtGesundheit

 Suche
Suche