Inklusion und Gesundheitsförderung
Thomas Altgeld , Änne-Dörte Latteck
Zitierhinweis: Altgeld, T. & Latteck, Ä.-D. (2021). Inklusion und Gesundheitsförderung. In: Bundeszentrale für gesundheitliche Aufklärung (BZgA) (Hrsg.). Leitbegriffe der Gesundheitsförderung und Prävention. Glossar zu Konzepten, Strategien und Methoden.
Zusammenfassung
Die Förderung der Selbstbestimmung und gleichberechtigten Teilhabe am Leben in der Gesellschaft und die Vermeidung von Benachteiligungen für Menschen mit Behinderungen ist Kernanliegen internationaler und nationaler Politikstrategien und Sozialgesetzgebung seit Beginn des Jahrtausends. Gesundheitsförderung im Sinne der WHO ist zwar bereits inklusiv angelegt, indem darauf abzielt, allen Menschen ein höheres Maß an Selbstbestimmung über ihre Gesundheit zu ermöglichen, allerdings fehlt bislang eine inklusive Umsetzungspraxis. Im Präventionsgesetz von 2015 werden Menschen mit Behinderungen als eine von mehreren vulnerablen Gruppen definiert, für die Maßnahmen der Gesundheitsförderung und Prävention entwickelt werden sollen, bislang sind aber in Deutschland nur wenige Maßnahmen entwickelt worden. Die Studienlage zur Wirksamkeit gesundheitsförderlicher und präventiver Ansätze bei Menschen mit Behinderung ist noch lückenhaft. Zielgruppenspezifische, individualisierte Konzepte, die die alters- und behinderungsbedingten Bedarfe der Menschen aufnehmen, ihre soziale Integration fördern und den sozialen Kontext integrieren, erweisen sich als besonders wirksam und sollte auch in Deutschland weiter vorangetrieben werden.
Schlagworte
Diversität, Teilhabe, Selbstbestimmung, UN-Behindertenrechtskonvention, Disability Mainstreaming
Inklusion (von lateinisch includere, „einschließen“) ist ein Fachbegriff aus der Soziologie und steht in Deutschland vor allem für ein politisches Grundsatzprogramm, das die gleichberechtigte Teilhabe aller Menschen mit Behinderungen am gesellschaftlichen Leben sicherstellen soll. Da Behinderungen häufig mit Erkrankungen assoziiert werden und zudem die Behindertenhilfe sowohl in der Sozialgesetzgebung als auch in ihren Angeboten in eigenen gesellschaftlichen Substrukturen organisiert ist, standen Menschen mit Behinderungen als relevante gesellschaftliche Gruppe lange Zeit nicht im Fokus von Gesundheitsförderung und Primärprävention (Gesundheitsförderung 1: Grundlagen; Prävention und Krankheitsprävention).
In den 1950er Jahren war die Behindertenhilfe von dem Paradigma der Segregation gekennzeichnet, in dem Behinderung als eine Abweichung von einem gesellschaftlich definierten Normalzustand verstanden wurde. Der Mensch mit Behinderung war insofern auch Objekt der Fürsorge; Unterstützungsmaßnahmen orientierten sich an der Schädigung, d. h. an den Defiziten von Behinderten (BMAS 2013). Mitte der 1970er Jahre brachten die Betroffenen selbst zunächst den Begriff der Integration in die Diskussion ein. Der herrschende Normalitätsbegriff wurde dadurch infrage gestellt und die Forderung der gleichberechtigten Teilhabe an allen Lebensbereichen formuliert. Zu Beginn der 1990er Jahre hielt dann der Begriff der Inklusion Einzug in die Diskussion der Behindertenhilfe. Dessen zentrale Erweiterung gegenüber dem Integrationsbegriff, welcher stets von einen Förderbedarf des betroffenen Individuums ausgeht, das sich in vorhandene gesellschaftliche Strukturen integrieren soll, ist das Begreifen von Diversität und Unterschiedlichkeit als gesellschaftliche Bereicherung ausgehend von einer Gleichwertigkeit aller Menschen.
Wenn Unterschiede „normal“ sind, richtet sich die Perspektive auf das ganze System, das allen sozialen Gruppen eine gleichberechtigte gesellschaftliche Teilhabe ermöglichen muss. Individuelle Konzepte sowie Angebote bilden dabei die Rahmenbedingungen für eine inklusive Sichtweise, welche allen sozialen Gruppen gesellschaftliche Teilhabe ermöglicht (Hinz 2002). Den Grundgedanken der Inklusion in Abgrenzung zu anderen Strategien veranschaulicht die folgende Abbildung.
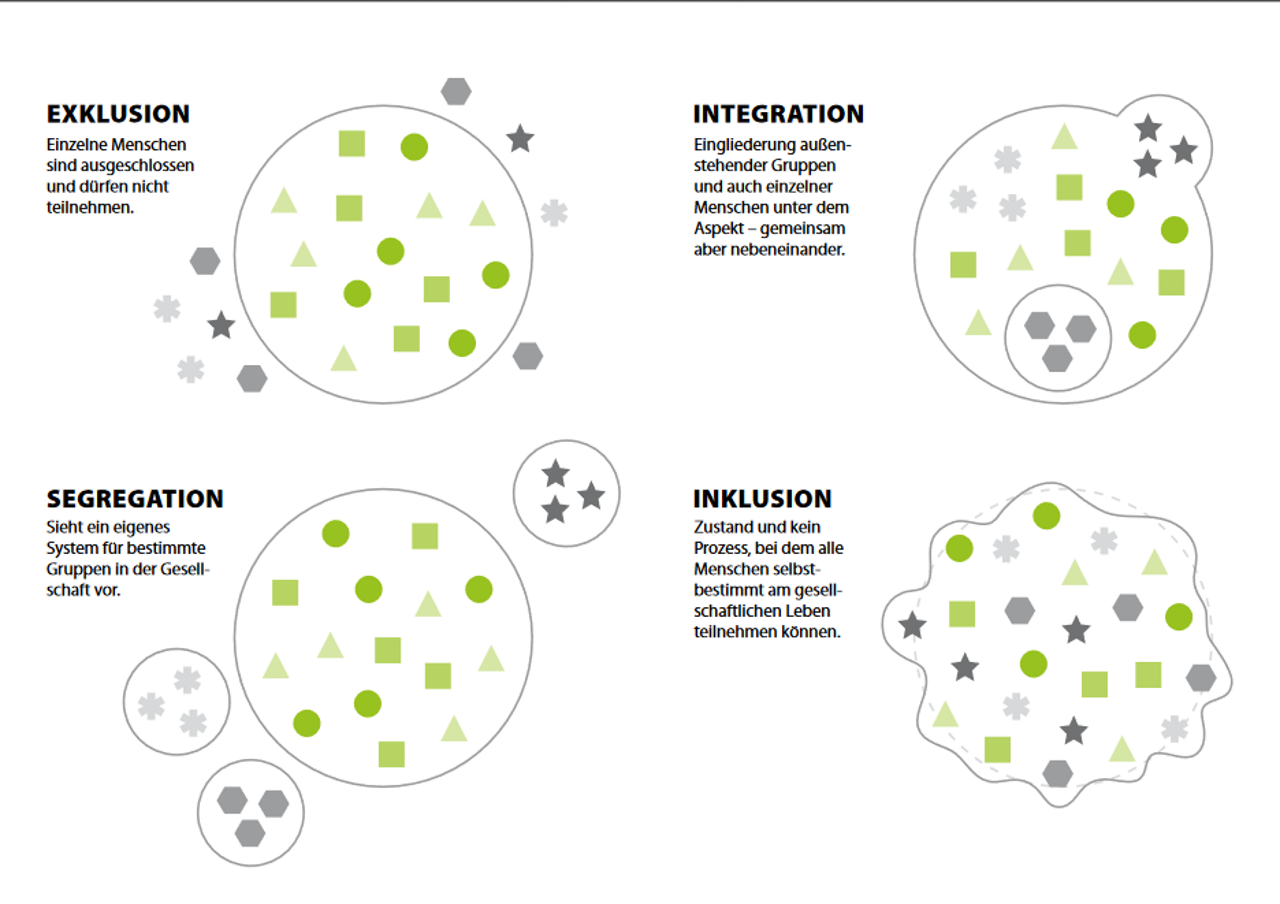
Im Folgenden werden programmatische und rechtliche Grundlagen der Inklusionsstrategie erläutert, inklusive Gesundheitsförderung und Primärprävention definiert sowie Beispiele einer inklusiven Gesundheitsförderung vorgestellt.
Definitionen
Das bereits 2001 in Kraft getretene neunte Sozialgesetzbuch (SGB IX) stellte die Förderung der Selbstbestimmung und gleichberechtigten Teilhabe am Leben in der Gesellschaft und die Vermeidung von Benachteiligungen für Menschen mit Behinderungen in den Mittelpunkt. Es definiert in § 2 Menschen mit Behinderungen als „Menschen, die körperliche, seelische, geistige oder Sinnesbeeinträchtigungen haben, die sie in Wechselwirkung mit einstellungs- und umweltbedingten Barrieren an der gleichberechtigten Teilhabe an der Gesellschaft mit hoher Wahrscheinlichkeit länger als sechs Monate hindern können. Eine Beeinträchtigung nach Satz 1 liegt vor, wenn der Körper- und Gesundheitszustand von dem für das Lebensalter typischen Zustand abweicht.“
Damit wird ähnlich der UN-Behindertenrechtskonvention von 2006 festgehalten, dass Behinderungen nicht als individuelle Störungen und Problemlagen zu begreifen sind, sondern immer im Zusammenhang mit umweltbedingten Faktoren, sogenannten Barrieren, gesehen werden müssen. Die Weltgesundheitsorganisation (WHO) differenziert mit folgenden drei Begriffen den Begriff der Behinderung hinsichtlich verschiedener Merkmale:
- Impairment (Schädigung): Mängel oder Abnormitäten der anatomischen, psychischen oder physiologischen Funktionen und Strukturen des Körpers.
- Disability (Beeinträchtigung): Funktionsbeeinträchtigungen oder -mängel aufgrund von Schädigungen, die typische Alltagssituationen behindern oder unmöglich machen.
- Handicap (Behinderung): Nachteile für eine Person aus einer Schädigung oder Beeinträchtigung (WHO 2016).
Der Begriff der „Behinderung“ vereint somit als Oberbegriff verschiedene Arten von Beeinträchtigungen, Aktivitäts- sowie Teilnahmebeschränkungen (WHO 2016b).
Die internationalen Bemühungen von Behindertenbewegungen und -verbänden sowie aus der Wissenschaft, die medizinische Perspektive zu Gunsten einer sozio-strukturellen Sichtweise zu erneuern, fand ihren Niederschlag in der von der WHO 2001 verabschiedeten International Classification of Functioning, Disability and Health (ICF) (WHO, 2005a) (Soziologische Perspektiven auf Gesundheit und Krankheit; Krankheit). Darin wird (im Anschluss an die obige WHO-Definition) Behinderung verstanden als Oberbegriff für sich wechselseitig beeinflussende Schädigungen und Beeinträchtigungen auf
- den Ebenen der Körperfunktionen (z. B. Wahrnehmung, Sprache) und Körperstruktur (z. B. anatomische Körperteile wie Organe und Gliedmaßen),
- der Ebene der Aktivität (z. B. Durchführung einer Aufgabe oder Handlung wie Lernen oder Kommunizieren) und
- der Ebene der Partizipation/Teilhabe (z. B. das Einbezogensein in verschiedene Lebensbereiche wie soziale Beziehungen, Mobilität, Arbeit und Beschäftigung, Bildung, Rechte).
Die drei Ebenen befinden sich in Abhängigkeit zu förderlich oder hinderlich biografisch wirkende Kontextfaktoren, die den gesamten Lebenshintergrund eines Menschen bilden: seine Umweltfaktoren (wie soziale Beziehungen und Unterstützung) und seine personenbezogenen Faktoren (wie Alter, Geschlecht, Bewältigungsstrategien und Lebensstil) (WHO 2005). Behinderung wird als Resultat negativer Wechselwirkung der Interaktion zwischen individueller gesundheitlicher Situation und Faktoren der Gesellschaft, der Umwelt bzw. der persönlichen Situation von Menschen verstanden (Hirschberg 2009).
Programmatische und rechtliche Grundlagen der Inklusionsstrategie
Laut Statistischem Bundesamt lebten zur Jahresmitte 2020 rund 7,9 Millionen Menschen mit einer staatlich anerkannten Schwerbehinderung in Deutschland, das waren 9,5 % der Bevölkerung. Etwas mehr als die Hälfte (50,4 %) waren Männer, 49,6 % Frauen (DESTATIS 2020).
Die Vereinten Nationen (UN) gingen 2006 bei der Abfassung der UN-Behindertenrechtskonvention von 650 Millionen Menschen mit Behinderungen weltweit aus. Die UN-Behindertenrechtskonvention wurde bis Mitte 2018 von 161 Staaten weltweit ratifiziert, von Deutschland im Jahr 2009 (Beauftragte der Bundesregierung für die Belange von Menschen mit Behinderungen 2017). Sie stellt einen Meilenstein in der Konkretisierung bestehender und auszubauender Menschenrechte für Menschen mit Behinderungen dar. Ihr Ziel ist es, Chancengleichheit sowie uneingeschränkte und selbstverständliche Teilhabe an der Gesellschaft zu fördern. Artikel 25 der Konvention definiert Gesundheit als wichtiges Feld der Chancengleichheit und beschreibt ausdrücklich das Recht von Menschen mit Behinderungen „auf das erreichbare Höchstmaß an Gesundheit ohne Diskriminierung aufgrund von Behinderung, auf eine Gesundheitsversorgung in derselben Bandbreite, von derselben Qualität und auf demselben Standard wie sie für andere Menschen zur Verfügung steht“ (ebd., S. 22).
Die aktuelle Strategie der Europäischen Union (EU) für Menschen mit Behinderungen 2010–2020 (https://ec.europa.eu/social/main.jsp?catId=1484&langId=en, Zugriff 04.01.2021) legt den Schwerpunkt auf die Beseitigung von Barrieren. Die EU-Kommission hat hierzu acht wesentliche Aktionsbereiche festgelegt: Zugänglichkeit, Teilhabe, Gleichstellung, Beschäftigung, allgemeine und berufliche Bildung, sozialer Schutz sowie Gesundheit und Maßnahmen im Außenbereich. Gesundheit ist demzufolge als ein wesentlicher Aktionsbereich benannt.
Zur konkreten Umsetzung der UN-Behindertenrechtskonvention und der EU-Strategie hat die Bundesregierung 2011 unter Beteiligung der Zivilgesellschaft und von Menschen mit Behinderungen einen Nationalen Aktionsplan erarbeitet, dessen Ziel die umfassende Teilhabe und Inklusion von Menschen mit Behinderungen in das gesellschaftliche Leben ist (BMAS 2011). Im Jahr 2016 wurde der Nationale Aktionsplan 2.0 (BMAS 2016a) mit weiteren Maßnahmen (BMAS 2016b) verabschiedet, um die gesellschaftliche Teilhabe von Menschen mit Behinderungen in allen Lebensbereichen auf Basis gleicher Rechte bundesweit weiter auszubauen. Alle Bundesländer haben Inklusion mittlerweile im Rahmen ihrer Schulgesetze verankert und beginnen beispielsweise mit der Auflösung der Spezialschulform „Förderschule“.
Am 1. Dezember 2016 verabschiedete der Deutsche Bundestag das Gesetz zur Stärkung der Teilhabe und Selbstbestimmung von Menschen mit Behinderungen, kurz Bundesteilhabegesetz (BTHG). Es trat ab 2017 sukzessive in vier Reformstufen als Bundesgesetz in Kraft (Reformstufe 2: 2018, Reformstufe 3: 2020). Die letzte Reformstufe 4 mit der Neubestimmung des leistungsberechtigten Personenkreises in der Eingliederungshilfe wird am 1. Januar 2023 abgeschlossen sein. Mit dem BTHG wurden die Weichen gestellt für mehr Selbstbestimmung von Menschen mit Behinderungen sowie für eine bessere Orientierung auf die Nutzerinnen und Nutzer von Leistungen und Einrichtungen der Eingliederungshilfe.
Der Abbau von Barrieren z. B. in der Stadtplanung oder der Gesundheitsversorgung und die so entstehende Zugänglichkeit sind ein Menschenrecht, das nicht nur Menschen mit Behinderung im Alltag zugutekommt. In Anlehnung an die Strategie des Gender Mainstreaming (Geschlechtergerechte Gesundheitsförderung und Gender Mainstreaming) wurde deshalb insbesondere von Selbstorganisationen von Menschen mit Behinderungen seit Anfang des Jahrtausends die Strategie des Disability Mainstreaming entwickelt, die u. a. auch in die UN-Behindertenrechtskonvention und den Nationalen Aktionsplan einfloss. Ähnlich wie das soziale Geschlecht, ist auch „Behinderung“ vor allem eine soziale Konstruktion. Disability Mainstreaming denkt deshalb Inklusion in allen politischen Handlungsebenen mit. Bei den Forderungen von Selbstorganisationen wird allerdings häufig der Schwerpunkt auf den Zugang zur medizinischen Primärversorgung gesetzt (Primäre Gesundheitsversorgung/Primary Health Care). Ähnlich wie bei anderen sozial benachteiligten Gruppen, z. B. Menschen mit Migrationshintergrund oder Wohnungslose, wo die Zugangsbarrieren in die Gesundheitsversorgung hoch sind, sind Primärprävention und Gesundheitsförderung für Politik und Akteure im Feld der Behindertenhilfe bislang kein Handlungsfeld mit hoher Priorität.
Im SGB IX wurde bereits ausdrücklich in § 3 der Vorrang für Prävention definiert: „Die Rehabilitationsträger wirken darauf hin, dass der Eintritt einer Behinderung einschließlich einer chronischen Krankheit vermieden wird.“ Dennoch hat dies nur vereinzelt dazu geführt, dass eine strukturierte Zusammenarbeit mit den gesetzlichen Krankenkassen etwa im Bereich der Präventionsaktivitäten gesucht wurde.
Inklusive Gesundheitsförderung und Primärprävention
Die Ottawa-Charta zur Gesundheitsförderung (WHO 1986) ist mit ihrer Definition von Gesundheitsförderung als „Prozess, allen Menschen ein höheres Maß an Selbstbestimmung über ihre Gesundheit zu ermöglichen und sie damit zur Stärkung ihrer Gesundheit zu befähigen“ bereits inklusiv angelegt, analog anderen WHO Grundsatzpapieren, wie dem Rahmenkonzept „Gesundheit für alle“ von 1999 (WHO, Aktualisierung 2005b) für die Europäische Region. Auch die gesundheitsfördernde Settingarbeit ist mit ihrem zentralen Qualitätsmerkmal der Partizipation, d. h. der Teilhabe aller Betroffenen in dem jeweiligen sozialen System, z. B. Kommune, Betrieb oder Schule, ebenfalls inklusiv angelegt (Settingansatz/Lebensweltansatz; Partizipation: Mitentscheidung der Bürgerinnen und Bürger). Bislang fehlt jedoch eine inklusive Umsetzungspraxis.
Für die meisten Akteurinnen und Akteure in Gesundheitsförderung und Prävention sind Menschen mit Behinderungen und damit der Geltungsbereich des SGB IX, seine Strukturen und Zielgruppen, Multiplikatorinnen und Multiplikatoren kein Ansatzpunkt für die Generierung von Kooperationen, Interventionen und Maßnahmen gewesen. Obwohl die Datenlage zur gesundheitlichen Situation von Menschen mit Behinderungen bislang kaum zufriedenstellend ist, wurde beispielsweise durch den Zweiten Teilhabebericht der Bundesregierung über die Lebenslagen der Menschen mit Beeinträchtigungen (BMAS 2016) ein deutlich erhöhtes Krankheitsrisiko im Vergleich zur Gesamtbevölkerung festgestellt: Menschen mit Behinderung sind im Vergleich zur Allgemeinbevölkerung eine vulnerable und gesundheitlich ungleich versorgte Gruppe. Zahlreiche Beeinträchtigungen und Erkrankungen treten bei Menschen mit Behinderungen häufiger und im Lebensverlauf früher auf (Krankheit). Sie weisen häufiger Begleiterkrankungen auf, verzeichnen einen komplizierteren Krankheitsverlauf und sterben früher im Vergleich zur Allgemeinbevölkerung. Aus diesen Gründen stellen Gesundheitsförderung und Prävention bei Menschen mit Behinderungen ein notwendiges sowie sinnvolles Handlungsfeld z. B. im Rahmen der Umsetzung des Präventionsgesetzes dar.
In dem 2015 vom Bundestag beschlossenen Präventionsgesetz werden Menschen mit Behinderungen als eine von mehreren vulnerablen Gruppen definiert, für die kassenartenübergreifende Maßnahmen der Gesundheitsförderung und Prävention entwickelt werden sollen. Das GKV-Bündnis für Gesundheit hat deshalb im Rahmen der Beauftragung der Bundeszentrale für gesundheitliche Aufklärung im Jahr 2016 Bestandsaufnahmen zur Analyse des Status Quo von Gesundheitsförderung und Prävention für und mit Menschen mit Behinderungen in Auftrag gegeben. Dazu erfolgte zum einen eine internationale systematische Literatur- und Datenbankanalyse zu Interventionen (Latteck 2017) und zum anderen eine Bestandsaufnahme von Interventionen als Modelle guter Praxis zur Gesundheitsförderung und Prävention bei Menschen mit Behinderung (Altgeld u. a. 2018).
Studienlage
Die Studienlage zur Wirksamkeit gesundheitsförderlicher und präventiver Ansätze bei Menschen mit Behinderung wurde mittels systematischer, sensitiver nationaler und internationaler Literatur- und Datenbankrecherche erfasst. Die Analyse der identifizierten Literatur der Jahre 2000–20017 umfasst 78 eingeschlossene Studien von hoher, mittlerer und niedriger Evidenz mittels Klassifizierung der Level of Evidence (Latteck 2017). Zu Interventionsansätzen für Gesundheitsförderung und Prävention lag keine wissenschaftlich hochwertige Studie aus Deutschland vor. Wissenschaftsfundierte Erkenntnisse basieren ausschließlich auf internationalen Studien. Bezogen auf die Art der Behinderung entsprechend der Definition im Sozialgesetzbuch IX, § 2 finden sich Studien zur Testung von Interventionen mehrheitlich bei erwachsenen Menschen mit geistiger Behinderung. Inhaltlich fokussieren die internationalen Studien auf eine oder mehrere komplexe Interventionsstrategien, die Gesundheitskompetenz, Widerstandsressourcen und Selbstwirksamkeit fördern (Health Literacy/Gesundheitskompetenz; Resilienz und Schutzfaktoren).
Zur Zieldimension Gesundheitsförderung existierten lediglich fünf Interventionsstudien mit hoher und 15 Interventionsstudien mit mittlerer Evidenz ausschließlich für Erwachsene. Beispielsweise führten Bergström u. a. (2013) in Schweden eine randomisierte kontrollierte Studie mit 129 erwachsenen Menschen mit leichter und mäßiger geistiger Behinderung durch. Das Ziel bestand darin, die Wirksamkeit einer multimodalen Intervention zur Verbesserung von Gesundheitsverhalten in Hinblick auf Ernährung und körperliche Aktivität zu untersuchen. Die gesundheitsförderliche Intervention dauerte 16 Monate, fand im Setting der Betroffenen statt und beinhaltete Gesundheitsbotschafterinnen und Gesundheitsbotschafter mit Netzwerktreffen in Wohneinrichtungen, Arbeitskreise für Betreuerinnen und Betreuer in Wohneinrichtungen, um gesundheitsbezogenes Wissen und Fähigkeiten zu fördern, und Gesundheitskurse für die Nutzerinnen und Nutzer der Wohneinrichtungen. Im Ergebnis zeigten sich signifikante, aber geringe Verbesserungen in der Interventionsgruppe bezogen auf die körperliche Aktivität, die in Schritten pro Tag gemessen wurde. Es zeigten sich keine signifikanten Auswirkungen auf den Body Mass Index, die Ernährungsqualität oder die Lebenszufriedenheit.
Der überwiegende Anteil, der mit der internationalen systematischen Literaturrecherche erfassten Studien zu Präventionsansätzen, konnte den Handlungsfeldern „Bewegungsgewohnheiten“ (37 Interventionsstudien mit hoher und mittlerer Evidenz), gefolgt von „Ernährung“ (16 Interventionsstudien mit hoher und mittlerer Evidenz) zugeordnet werden. Zu dem Handlungsfeld „Stressmanagement“ existierten in der Summe lediglich fünf Forschungsarbeiten mit hoher und mittlerer Evidenz. Für das Handlungsfeld „Suchtmittelkonsum“ konnte keine Interventionsstudie mit hoher Evidenz identifiziert werden (Latteck 2017).
In der Gesamtbetrachtung zeigen die Studien einen positiven Einfluss von bewegungsfördernden Interventionen auf die Aktivität und Mobilität der Menschen mit Behinderungen. Es handelt sich um einfache und komplexe Interventionen sowie Interventionsstrategien. Zur Zielerreichung werden edukative Beratungsprogramme, körperliche Trainingsprogramme und kombinierte Angebote aus Beratung und Training eingesetzt. Eine Kombination aus edukativen Interventionsstrategien und Bewegungsübungen wirkt sich besonders positiv auf die Bewegungsgewohnheiten aus. Motivationsfördernde Strategien unterstützen bewegungsförderliches Verhalten. Dieses kann zu nachhaltigen Effekten führen, wenn es in den Alltag der Zielgruppe routiniert integriert wird.
Zusammengefasst für Gesundheitsförderung und alle Handlungsfelder von Prävention belegen die internationalen wissenschaftlich hochwertigen Interventionsstudien, dass Gesundheitsförderungs- und Präventionsansätze, die sich sowohl auf die Verhaltensänderung des Einzelnen als auch auf die gesundheitsförderliche Einflussnahme auf die Lebensbedingungen beziehen, nachhaltig zur Verbesserung der Gesundheitssituation beitragen können. Zielgruppenspezifische, individualisierte Konzepte, die die alters- und behinderungsbedingten Bedarfe der Menschen aufnehmen, ihre soziale Integration fördern und den sozialen Kontext integrieren, sind besonders wirksam (Zielgruppen, Multiplikatorinnen und Multiplikatoren). Weitere Erfolgsfaktoren für wirksame Ansätze stellen Partizipation: Mitentscheidung der Bürgerinnen und Bürger, Lebensweltbezug und Multimodalität durch Nutzung mehrerer Interventionsebenen dar. Gesundheitsförderung und Prävention sind interprofessionelle und gesamtgesellschaftliche Themen und bedürfen struktureller sowie organisatorischer Strategien auf Community-Ebene (Gemeindeorientierung; Gesundheitsbezogene Gemeinwesenarbeit).
Modelle guter Praxis
Die Recherche zu Modellen guter Praxis von Gesundheitsförderung und Prävention bei Menschen mit Behinderung konnte nur wenige Projekte in Deutschland identifizieren (Altgeld u. a. 2018). Die Mehrzahl der 28 beschriebenen Projekte fokussiert auf Kinder und Jugendliche vor allem in den Bereichen Bewegung und Entwicklung von Gesundheitskompetenz.
Beim Projekt „GESUND!“ wurden Beschäftigte mit Lernschwierigkeiten einer Berliner Werkstatt in einem Kurs zu „Gesundheitsforscherinnen und Gesundheitsforschern“ ausgebildet und so an die Gesundheitsförderung herangeführt. Anhand von Themen wie Bewegung, Ernährung, Umgang mit Krisen lernten sie, selbstbestimmt Einfluss auf ihre eigene Gesundheit zu nehmen. Das Projekt „GESUND!“ wird vom Verband der Ersatzkassen e.V. (vdek) und vom Bundesministerium für Bildung und Forschung (BMBF) gefördert. Es ist Teil des Forschungsverbundes „PartKommPlus“ für gesunde Kommunen. Im Rahmen des Projektes sind zahlreiche Materialien in Leichter Sprache entwickelt worden (www.vdek.com/vertragspartner/Praevention/projektgesund.html). Eine wissenschaftliche Evaluation der Wirksamkeit des Projektes „GESUND!“ ist nicht publiziert.
Weiterentwicklung inklusiver Gesundheitsförderungsstrategien
Die flächendeckende Ausweitung von Interventionen steht vor der immensen Herausforderung, der großen Heterogenität der Menschen mit Behinderungen Rechnung zu tragen. Diese Heterogenität fängt bei der Art, der Schwere und Dauer der Behinderung selbst an und geht über alle Diversitätsdimensionen (z. B. Geschlecht, Religion, Alter oder sexuelle Orientierung) hinweg, d. h. die Heterogenität schließt körperliche und geistige Dimensionen genauso mit ein wie alle anderen relevanten Diversitätsdimensionen auch (Diversity und Diversity Management/Vielfalt gestalten). Deshalb müssten interdisziplinäre und intersektorale Lösungen zur Bewältigung dieser Herausforderungen beitragen; bisher wird vielfach noch zu monodisziplinär gedacht.
Die Weiterentwicklung inklusiver Gesundheitsförderungsstrategien, z. B. im Rahmen einer gesundheitsfördernden Settingarbeit, kann dazu einen entscheidenden Beitrag leisten. Eine Barriere stellt hier häufig die Kommunikation dar, z. B. mit Menschen, die nicht sehen, hören oder sprechen können. Daher ist Barrierefreiheit, d. h. die Gewährleistung von Kommunikationsmittlern im Rahmen von Veranstaltungen oder Gesundheitszirkeln ein entscheidender Faktor für mehr Inklusion. Auch die Kommunikation in Leichter Sprache könnte ein neues Qualitätskriterium für erfolgreiche gesundheitliche Settingarbeit werden.
Darüber hinaus sind weitere forschungsbasierte Erkenntnisse zu Gesundheitsförderung und Prävention notwendig, um evidenzbasierte Interventionen insbesondere im Setting zu entwickeln, zu evaluieren und flächendeckend umzusetzen.
Literatur:
Altgeld, T., Rothofer, P., Vanheiden, T., & Sädtler, T. (2018). Bestandsaufnahme von Interventionen (Modelle guter Praxis) zur Gesundheitsförderung und Prävention bei Menschen mit Behinderung (Ergebnisbericht). Berlin, herausgegeben vom GKV-Spitzenverband. Zugriff am 30.06.2020 unter www.gkv-buendnis.de/fileadmin/user_upload/Publikationen/Bestandsaufnahme_Menschen-mit-Behinderung_Altgeld_2017.pdf.
Beauftragte der Bundesregierung für die Belange von Menschen mit Behinderungen (2017). Die UN-Behindertenrechtskonvention – Übereinkommen über die Rechte von Menschen mit Behinderungen. Berlin (amtliche deutsche Übersetzung). Zugriff am 30.06.2020 unter www.behindertenbeauftragte.de/SharedDocs/Publikationen/UN_Konvention_deutsch.pdf?__blob=publicationFile&v=2.
Bergström, H., Hagströmer, M., Hagberg, J., & Elinder, LS (2013): A multi-component universal intervention to improve diet and physical activity among adults with intellectual disabilities in community residences: a cluster randomised controlled trial. Research in developmental disabilities 34 (11), S. 3847–3857. Link zum Abstract: www.ncbi.nlm.nih.gov/pubmed/24021393[Zugriff am 30.06.2020).
BMAS – Bundesministerium für Arbeit und Soziales (Hrsg.) (2016a). Mehr Chancengleichheit. Weniger Behindern. Mit dem nationalen Aktionsplan 2.0. Zugriff am 18.04.2021 unter www.bmas.de/SharedDocs/Downloads/DE/Publikationen/a750-nationaler-aktionsplan-2-0.pdf;jsessionid=DC88E8D372250E71B5E8748FEED7F1CE.delivery1-replication?__blob=publicationFile&v=1.
BMAS – Bundesministerium für Arbeit und Soziales (Hrsg.) (2016b). Zweiter Teilhabebericht der Bundesregierung über die Lebenslagen von Menschen mit Beeinträchtigungen. Teilhabe – Beeinträchtigung – Behinderung. Bonn. Zugriff am 30.06.2020 unter www.bundesregierung.de/resource/blob/976072/480512/6b249c2a22eb36f7a1ffb1f2029543b9/2017-01-18-teilhabebericht-2016-data.pdf?download=1.
BMAS – Bundesministerium für Arbeit und Soziales (2013). Teilhabebericht der Bundesregierung über die Lebenslagen von Menschen mit Beeinträchtigungen. Berlin. Zugriff am 18.04.2021 unter www.bmas.de/SharedDocs/Downloads/DE/Publikationen/a125-13-teilhabebericht.pdf;jsessionid=2EE4897EC2D01CC43DF29F5562DD9F45.delivery2-replication?__blob=publicationFile&v=1.
BMAS – Bundesministerium für Arbeit und Soziales (2011). Unser Weg in eine inklusive Gesellschaft: Der Nationale Aktionsplan der Bundesregierung zur Umsetzung der UN-Behindertenrechtskonvention. Berlin. Zugriff am 18.04.2021 unter www.bmas.de/SharedDocs/Downloads/DE/Publikationen/Schwerpunkt-NAP/BMAS-NAP-1.pdf;jsessionid=0F4FAC648FBA2FC1CA7EBB4399C4720E.delivery1-replication
DESTATIS – Statistisches Bundesamt (2020). 7,9 Millionen schwerbehinderte Menschen leben in Deutschland. Pressemeldung vom 24. Juni 2020. Zugriff am 30.06.2020 unter www.destatis.de/DE/Themen/Gesellschaft-Umwelt/Gesundheit/Behinderte-Menschen/_inhalt.html.
Hinz, A. (2002).Von der Integration zur Inklusion – Terminologisches Spiel oder konzeptionelle Weiterentwicklung? Zeitschrift für Heilpädagogik 53, 354–361.
Hirschberg, M. (2009). Klassifizierung von Behinderung. IMEW konkret Nr. 12; Online Version ISSN 1612-9997.
Landesvereinigung für Gesundheit & Akademie für Sozialmedizin Niedersachsen (2015). Nebenher oder mittendrin? – Inklusive Gesundheitsförderung für Menschen mit Behinderung, impu!se Nr. 87, S. 3.
Latteck, Ä.-D. (2017). Systematische nationale und internationale Literatur- und Datenbankrecherche zu Gesundheitsförderungs- und Präventionsansätzen bei Menschen mit Behinderung und Auswertung der vorliegenden Evidenz der Ansätze. Hrsg.: GKV-Bündnis für Gesundheit. Berlin. Zugriff am 30.06.2020 unter www.gkv-buendnis.de/publikationen/publikation/?tx_gkvpublications_detail%5Bpublications%5D=50&tx_gkvpublications_detail%5BoverviewPageUid%5D=&tx_gkvpublications_detail%5Baction%5D=show&tx_gkvpublications_detail%5Bcontroller%5D=Publications&cHash=c40aefd4419b5a5dfe266d61365a3ea5.
WHO – World Health Organization (2016). Health Topics. Disabilities. Zugriff am 30.06.2020 unter www.who.int/westernpacific/health-topics/disability.
WHO – World Health Organization (2005a). ICF. Internationale Klassifikation der Funktionsfähigkeit, Behinderung und Gesundheit. DIMDI: Köln. Zugriff am 1.804.2021 unter www.dimdi.de/static/de/klassifikationen/icf/icfhtml2005/
WHO – World Health Organization (Aktualisierung 2005b): Das Rahmenkonzept „Gesundheit für alle“ für die Europäische Region der WHO. Zugriff am 30.06.2020 unter www.euro.who.int/__data/assets/pdf_file/0007/87883/RC55_gdoc08.pdf?ua=1.
WHO – World Health Organization (1986): Ottawa-Charta zur Gesundheitsförderung. Zugriff am 30.06.2020 unter www.euro.who.int/__data/assets/pdf_file/0006/129534/Ottawa_Charter_G.pdf?ua=1.
Internetadressen:
Europäische Strategie zugunsten von Menschen mit Behinderungen 2010–2020: https://ec.europa.eu/social/main.jsp?catId=1484&langId=de
Bei Leidmedien.de berät ein Team aus Medienschaffenden mit und ohne Behinderung Redaktionen: www.leidmedien.de
Neuntes Sozialgesetzbuch – Rehabilitation und Teilhabe von Menschen mit Behinderungen: www.gesetze-im-internet.de/sgb_9_2018
Projekt GESUND! – Gesundheitsförderung mit Menschen mit Beeinträchtigungen: www.vdek.com/vertragspartner/Praevention/projektgesund.html
UN-Behindertenrechtskonvention in autorisierter deutscher Übersetzung www.behindertenbeauftragte.de/SharedDocs/Publikationen/UN_Konvention_deutsch.pdf?__blob=publicationFile&v=2
WHO – Weltgesundheitsorganisation: www.euro.who.int/de/home
Verweise:
Diversity und Diversity Management / Vielfalt gestalten, Geschlechtergerechte Gesundheitsförderung und Gender Mainstreaming, Gesundheit, Gesundheitsförderung 1: Grundlagen, Gesundheitskompetenz / Health Literacy, Krankheit, Partizipation: Mitentscheidung der Bürgerinnen und Bürger, Prävention und Krankheitsprävention, Präventionsgesetz, Primäre Gesundheitsversorgung / Primary Health Care, Resilienz und Schutzfaktoren, Settingansatz/Lebensweltansatz, Sozialraum- und Gemeindeorientierung in der Gesundheitsförderung, Soziologische Perspektiven auf Gesundheit und Krankheit, Zielgruppen, Multiplikatorinnen und Multiplikatoren

 Suche
Suche