Erklärungs- und Veränderungsmodelle 1: Einstellungs- und Verhaltensänderung
Emily Finne , Hannah Paul (geb. Gohres) , Annette C. Seibt
Zitierhinweis: Finne, E., Paul, H. & Seibt, A. C. (2021). Erklärungs- und Veränderungsmodelle 1: Einstellungs- und Verhaltensänderung. In: Bundeszentrale für gesundheitliche Aufklärung (BZgA) (Hrsg.). Leitbegriffe der Gesundheitsförderung und Prävention. Glossar zu Konzepten, Strategien und Methoden.
Zusammenfassung
Warum Menschen sich gesundheitsförderlich verhalten, warum sie Veränderungen in Erwägung ziehen und umsetzen – oder nicht –, wird durch gesundheitspsychologische Theorien und Modelle erklärt. Gute Theorien ermöglichen eine Vorhersage des Gesundheitsverhaltens. Sind die entscheidenden Verhaltensdeterminanten identifiziert, können sie als Stellschrauben betrachtet werden, an denen Interventionen ansetzen sollten, um das Gesundheitsverhalten günstig zu beeinflussen. Im Folgenden werden einige der am häufigsten eingesetzten Theorien dargestellt und – wo möglich – mit Anwendungsbeispielen illustriert.
Schlagworte
Verhaltenstheorien, Verhaltensänderung, Motivation, Einstellungen, Verhaltensdeterminanten
Das individuelle Gesundheitsverhalten (Gesundheitsverhalten, Krankheitsverhalten, Gesundheitshandeln) spielt eine zentrale Rolle insbesondere in der multifaktoriellen Genese chronischer, nicht-übertragbarer Krankheiten (z. B. WHO, 2014, S. 75) (Lebensweisen/Lebensstile). Verhaltensänderungen sind daher Ziel vieler Präventions- (Prävention und Krankheitsprävention) und Gesundheitsförderungsmaßnahmen (Gesundheitsförderung 1: Grundlagen). Um zielgenaue Interventionen planen zu können, ist es erforderlich, die Einflussfaktoren auf das Gesundheitsverhalten zu verstehen (siehe auch Erklärungs- und Veränderungsmodelle 2: Theoriebasierte Interventionsplanung).
Verschiedene Theorien und Modelle versuchen, die relevanten Determinanten zu identifizieren, die Verhalten motivieren und zur Umsetzung beitragen. Sie gehen der Frage nach, weshalb es Menschen auch bei ausreichendem Wissen um die gesundheitlichen Auswirkungen ihres Verhaltens häufig nicht (langfristig) gelingt, sich gesundheitsförderlich zu verhalten. Welche sozialen, kognitiven oder emotionalen Faktoren entscheiden, ob Verhaltensänderungen stattfinden?
Große Bedeutung für das Verständnis haben psychologische Theorien, die sich mit individuellen Lernprozessen (Lern- und verhaltenspsychologische Perspektive) und Erwartungen beschäftigen, sich aber nicht immer auf Gesundheitsverhalten beschränken. Die ersten Modelle mit dem Ziel, Gesundheitsverhalten zu verstehen und zu beeinflussen, wurden in den 1950er Jahren formuliert. Nachfolgende Modelle bzw. Theorien gewannen an Komplexität und bezogen neben primär innerpsychischen Einflüssen stärker auch die soziale und physikalische Umwelt als Erklärungsebenen ein. Grob unterscheiden lassen sich Theorien, die zu allen Zeitpunkten in einem Veränderungsprozess dieselben Einflüsse als entscheidend annehmen (sogenannte kontinuierliche Modelle), von jenen, die qualitativ unterschiedliche Phasen oder Stufen eines Veränderungsprozesses voneinander abgrenzen, wobei einzelnen Einflussfaktoren in verschiedenen Phasen jeweils eine unterschiedliche Rolle zukommt. Entscheidend ist dabei vor allem die Unterscheidung anfänglicher, motivationaler Stufen, in denen die Absicht zu einer Verhaltensänderung gebildet wird, von späteren (volitionalen) Stufen, in denen es um die tatsächliche Umsetzung der Absichten in gesundheitsförderliches Verhalten geht.
Eine Übersichtsarbeit zeigt, dass das transtheoretische Modell der Verhaltensänderung (33 % der 276 untersuchten Artikel), die Theorie des geplanten Verhaltens (13 %) und die sozial-kognitive Theorie (11 %) zu den in Prävention und Gesundheitsförderung deutlich am häufigsten als Interventionsgrundlage genutzten Ansätzen gehören. Auch das Health Belief Model (HBM) sowie der Health Action Process Approach gehören zu den häufiger genutzten Ansätzen (je etwa 3 %) (vgl. Davis, Campbell, Hildon, Hobbs & Michie, 2015, S. 335). Die genannten Theorien werden in diesem Beitrag vorgestellt. Weitere relevante theoretische Ansätze finden sich z. B. in dem Buchkapitel zu psychologischen Ansätzen in den Gesundheitswissenschaften von Finne und Gohres (2020, S. 154 ff.).
Furchtappelle und das Modell der Gesundheitsüberzeugungen
Viele Präventionskampagnen und -programme versuchen, eine Verhaltensänderung herbeizuführen, indem sie die negativen gesundheitlichen Folgen eines Verhaltens und das Risiko für solche Folgen betonen (Risikokommunikation). Interventionen, die versuchen, durch eine erhöhte Bedrohungswahrnehmung präventives Verhalten anzuregen, bezeichnet man auch als „Furchtappelle“.
Das Modell der Gesundheitsüberzeugungen (Health Belief Model, kurz: HBM) wurde in den USA als erstes Modell des Gesundheitsverhaltens entwickelt, um die geringe Beteiligung der Bevölkerung an kostenloser Tuberkulose-Vorsorge besser zu verstehen. Das HBM konzentriert sich auf die wahrgenommene Bedrohung durch eine Krankheit und darauf, inwiefern sich diese durch das eigene Verhalten vermeiden lässt. Die Wahrnehmung von Bedrohung entsteht aus der wahrgenommenen Anfälligkeit für eine Erkrankung sowie ihrem subjektiven Schweregrad. Selbst bei hoher Anfälligkeit können Konsequenzen akzeptabel sein („Ich kann Medikamente nehmen.”). Zudem werden der wahrgenommene Nutzen eines präventiven Verhaltens und die Kosten (als zu überwindende Barriere) zueinander abgewogen. Im Laufe der Jahre wurde das Modell erweitert um (vgl. Skinner, Tiro & Champion, 2015, S. 77 f.) (vgl. Abb. 1):
- durch interne oder externe Auslöser bewirkte Handlungsanstöße (Cues to action), wie z. B. eine Krankheit in der Familie, ein Gespräch mit dem Arzt/der Ärztin oder einen Medienspot,
- soziodemographische Differenzierungen als Hintergrundvariablen, wie z. B. Alter, Geschlecht, sozialökonomischer Status etc. sowie um
- das Konzept der Selbstwirksamkeit, das ursprünglich der sozial-kognitiven Theorie (s. u.) entstammt.
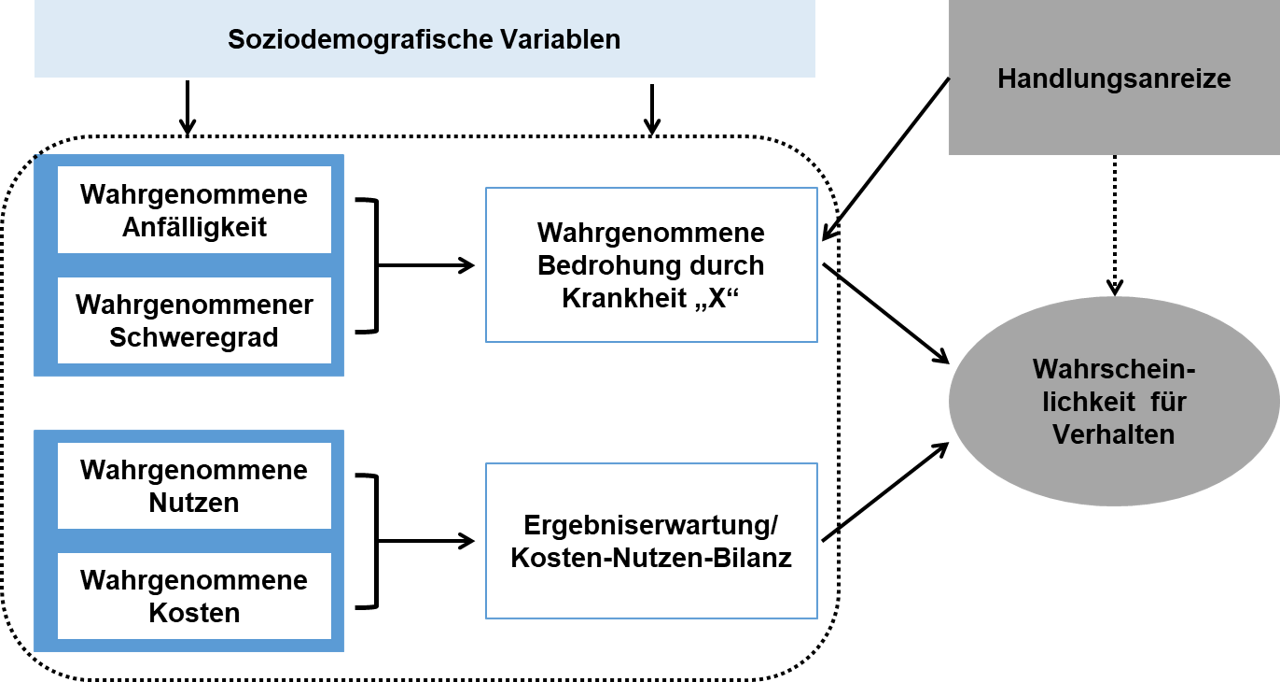
Im HBM können Handlungsanreize wie Erkrankungen im Familienkreis, Medienkampagnen etc. als Furchtappelle fungieren und die Wahrnehmung einer Bedrohung anstoßen. Zu diesen Appellen zählen auch z. B. die auf Zigarettenschachteln aufgedruckten abschreckenden Bilder. Furchtappelle wurden auch als Teil weiterer Theorien (z. B. Theorie der Schutzmotivation) erforscht (vgl. Lippke & Schüz, 2020, S. 300 f.).
Studienergebnisse zeigen allerdings, dass Furchtappelle nur dann positive Verhaltensänderungen anstoßen, wenn Betroffene glauben, über die Möglichkeit zu verfügen, Bedrohungen auch abwehren zu können (d. h. Selbstwirksamkeit zur Bewältigung erwarten). Bei Interventionen sollten Furchtappelle demnach am besten in Kombination mit dem Angebot von Bewältigungsmöglichkeiten eingesetzt werden. In Bezug auf das Beispiel Zigarettenschachteln können Bewältigungsressourcen z. B. durch den ergänzenden Aufdruck „Wollen Sie aufhören? Die BZgA hilft – Telefon/Website“ gefördert werden. Ohne Berücksichtigung der Bewältigungskompetenzen kann es hingegen zu Reaktanzeffekten und dem Vermeiden der Risikoinformation kommen. Ein insgesamt positiver Nutzen von Furchtappellen ist daher umstritten (vgl. Kok, Peters, Kessels, Hoor & Ruiter, 2018).
Weitere Begrenzungen des HBM wurden über die Zeit immer deutlicher: Das Modell ist nur für begrenzte Bereiche der Prävention (Prävention und Krankheitsprävention) anwendbar, da es klar auf ein Verhalten zur Vermeidung spezifischer Krankheiten abzielt (z. B. Impfen, Screening). Auf Verhaltensweisen, die das allgemeine Wohlbefinden/Well-Being steigern sollen (z. B. Bewegung) lässt sich das Modell weniger gut anwenden. Zudem wurden einige Modellkomponenten (v. a. Handlungsanstöße) und ihr Zusammenwirken bislang kaum untersucht. Zusammenhänge zwischen den enthaltenen Konstrukten mit dem Gesundheitsverhalten haben sich empirisch zwar nachweisen lassen. Sie fallen jedoch im Vergleich zu anderen Theorien recht gering aus, das Verhalten wird nur unzureichend erklärt (vgl. Lippke & Schüz, 2020; Skinner et al., 2015).
Theorie des geplanten Verhaltens
Die Theorie des geplanten Verhaltens (Theory of Planned Behavior − TPB) beschreibt die Beziehungen zwischen Überzeugungen, Intentionen und Verhalten. Die Theorie wurde von den Amerikanern Martin Fishbein und Icek Ajzen entwickelt und unter verschiedenen Bezeichnungen mehrfach erweitert. Laut der Theorie sind Intentionen der direkteste Verhaltensprädiktor in Bezug auf verschiedenste, nicht nur gesundheitsrelevante Verhaltensweisen (vgl. Montaño & Kasprzyk, 2015). Menschen setzen demnach ein Verhalten eher dann um, wenn sie eine starke Intention dazu haben und das Verhalten zudem kontrollieren können. Ausgangspunkt der Absichtsbildung sind verschiedene Überzeugungen in Bezug auf das umzusetzende Verhalten. So wirken die drei Determinanten Einstellung, subjektive Norm sowie wahrgenommene Verhaltenskontrolle auf die Intention, indem jeweils spezifische inhaltliche Überzeugungen mit ihrer persönlichen Bedeutung gewichtet werden (sogenannte Erwartungs-Wert-Konzeption; vgl. Abb. 2):
- Die Einstellung entsteht als Produkt aus den Überzeugungen über mögliche positive und negative Konsequenzen eines Verhaltens und ihrer jeweiligen persönlichen Bedeutung.
- Die Subjektive Norm enthält die Überzeugungen darüber, welche Erwartungen an das eigene Verhalten wichtige andere Personen haben, gewichtet mit der jeweiligen Motivation, diese Erwartungen zu erfüllen.
- Wahrgenommene Verhaltenskontrolle als Ausmaß der Kontrollierbarkeit des Verhaltens stützt sich auf die Überzeugungen über potenziell auftretende Barrieren in der Verhaltensumsetzung und ihre jeweilige Kraft, diese einzuschränken bzw. die Fähigkeiten, sie zu bewältigen. Das Konstrukt weist Parallelen mit dem Konstrukt der Selbstwirksamkeitserwartungen aus der sozial-kognitiven Theorie auf.
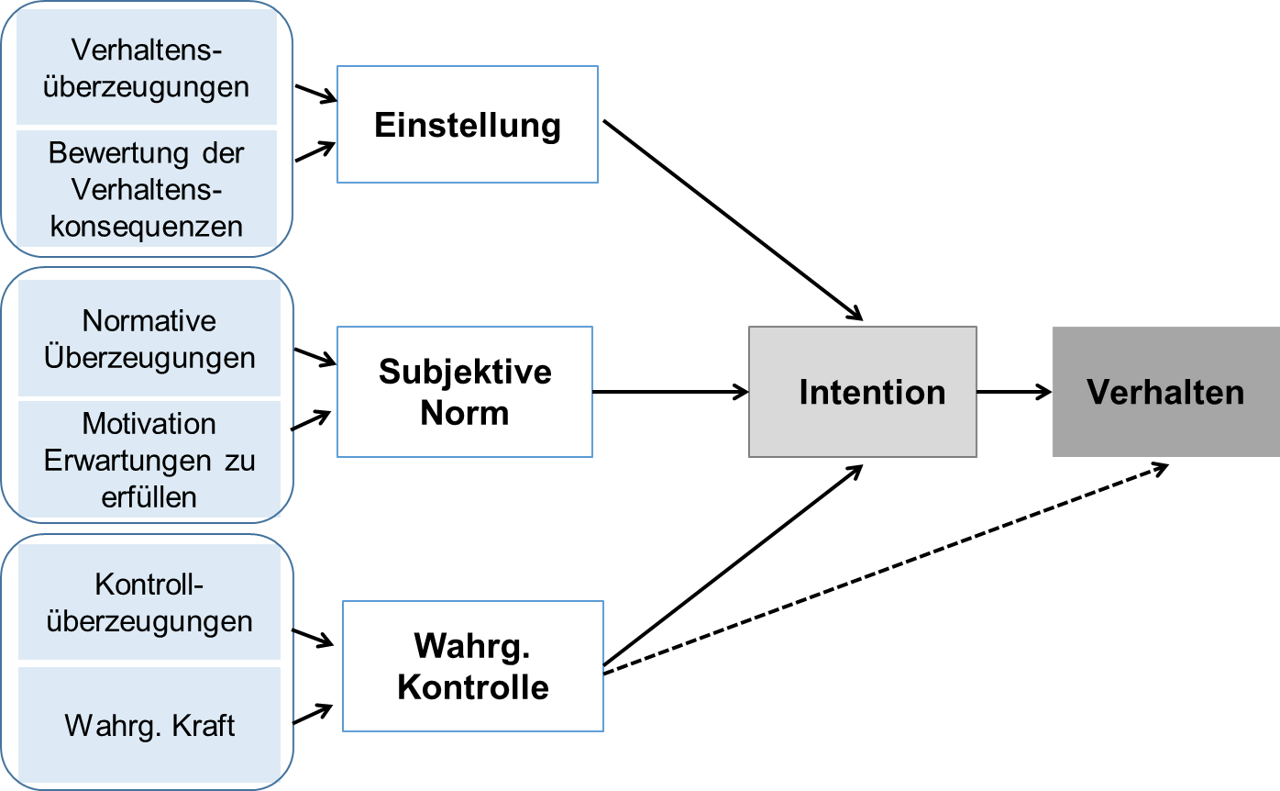
Die Theorie ist empirisch gut überprüft. Metaanalysen zeigen jedoch für viele Verhaltensweisen, dass die Intention deutlich besser vorhergesagt werden kann als das tatsächlich daraus resultierende Verhalten (Intentions-Verhaltens-Lücke/Intention behaviour gap) (vgl. Conner & Sparks, 2015; McEachan, Taylor, Harrison, Lawton, Gardner & Conner, 2016). Zudem werden einige Verhaltensweisen (z. B. Bewegung, Ernährung) besser vorhergesagt als andere (z. B. Risikoverhalten, Abstinenz von Suchtstoffen, Früherkennung und Safer Sex) (vgl. McEachan, Conner, Taylor & Lawton, 2011).
Maßnahmen basierend auf der Theorie des geplanten Verhaltens zielen auf die Veränderung der Einstellung, subjektiven Norm und Verhaltenskontrolle über eine Beeinflussung der jeweils zugrunde liegenden bedeutsamen Überzeugungen der Zielgruppe (Zielgruppen, Multiplikatorinnen und Multiplikatoren) hinsichtlich eines Verhaltens. Sie wurden bezüglich unterschiedlicher Gesundheitsverhaltensweisen operationalisiert.
Montanaro et al. (2018) adressierten in einer Studie die Kondomnutzung bei College-Studierenden in den USA. TPB-basierte Botschaften zur Einstellungsveränderung waren z. B. Aussagen wie „Regelmäßig Kondome zu nutzen, verringert das Risiko ungeplanter Schwangerschaften“ in Kombination mit dem Bild eines schreienden Säuglings. Die wahrgenommene Verhaltenskontrolle sollte durch Schritt-für-Schritt-Anleitungen zur Kondomnutzung verbessert werden, die subjektive Norm dagegen über personalisiertes Feedback zum eigenen Verhalten im Vergleich mit der Peergruppe. Es zeigte sich eine deutliche Überlegenheit dieser theoriebasierten Intervention gegenüber einer reinen Informationsvermittlung in der Kontrollgruppe. Stehr et al. (2020) beschreiben die u. a. auf der TPB basierende, systematische Entwicklung einer Kampagne zur Bewegungsförderung im Alter für Deutschland.
Bei der Programmplanung sollten sowohl die Überzeugungen der Zielgruppe zu einem speziellen Gesundheitsthema als auch die sie beeinflussenden Bezugspersonen identifiziert und einbezogen werden. Einschränkend ist zu bedenken, dass strukturelle oder kulturelle Elemente nicht explizit enthalten sind. Eine wesentliche Kritik bezieht sich auf die Intentions-Verhaltens-Lücke: Interventionen, die Verhaltensabsichten positiv beeinflussen, müssen nicht unbedingt in einer erwünschten Verhaltensänderung resultieren. Aufgrund neuerer Erkenntnisse wurde die Theorie um weitere Konstrukte zu einem integrierten Verhaltensmodell ergänzt (vgl. Montaño & Kasprzyk, 2015, S. 104 ff.), in dem neben den rationalen Überzeugungen auch unbewusste Prozesse enthalten sind.
Sozial-kognitive Theorie Banduras
Die Sozial-kognitive Theorie (SCT) basiert ebenfalls auf dem Bemühen, Prinzipien menschlichen Verhaltens allgemeingültig zu erklären. Die Theorie legt insbesondere auch Interventionsmethoden zur Veränderung von Verhaltensdeterminanten nahe (vgl. Kelder, Hoelscher & Perry, 2015, S. 159 ff.).
Die Theorie wurde von Albert Bandura als Erweiterung der klassischen Lerntheorien entwickelt. Jene hatten menschliches Verhalten als Konsequenz eines Reiz-Reaktions-Mechanismus erklärt (vgl. Finne & Gohres, 2020, S. 143). Hinzugekommen sind kognitive Erwartungshaltungen, die zwischen Umweltreiz und Verhalten vermitteln. Grundlegend ist das Menschenbild einer aktiv handelnden Person mit Gestaltungsmacht und dem Bedürfnis, etwas zu bewirken. Menschen reagieren also nicht nur auf Umweltreize, sondern regulieren ihr Verhalten willentlich und gezielt, wobei sie auch selbst auf die Umwelt einwirken. Lernen und Handeln werden als Triade zwischen Person, Verhalten und Umwelt angesehen, die sich gegenseitig bedingen und beeinflussen. Dieses Prinzip wird als reziproker Determinismus bezeichnet (vgl. Kelder et al., 2015, S. 160).
Gesundes Ernährungsverhalten beispielsweise wird zum einen durch individuelle Vorlieben, Einstellungen und Gewohnheiten beeinflusst (Person). Zum anderen bedarf es der Fertigkeit, beim Einkauf gesunde Nahrungsmittel erkennen und diese zubereiten zu können (Verhalten). Drittens ist bedeutsam, ob und wie bestimmte Waren kulturell akzeptiert sind, z. B. Algen oder roher Fisch, sowie ihre Verfügbarkeit (Umwelt). Deutlich wird, dass das Zusammenspiel von Person, Umwelt und Verhalten komplex verläuft, zumal das individuelle Verhalten des Menschen wiederum zur Gestaltung der Umwelt beiträgt, z. B. durch den Konsum bestimmter Lebensmittel und somit die Mitgestaltung sozialer Normen.
Menschen können sowohl durch eigene Erfahrungen (z. B. Kurzatmigkeit infolge des Rauchens), aber auch durch das Beobachten Anderer lernen: Aus den Konsequenzen, die das Verhalten anderer hat, ziehen sie Schlüsse über das zu erwartende Ergebnis des eigenen Verhaltens. Damit spricht diese Theorie Menschen auch die Fähigkeit des stellvertretenden Lernens (Modelllernen) zu. In Gesundheitsprogrammen kann diese Fähigkeit genutzt werden, indem man gezielt Vorbilder einsetzt, die zeigen, wie eine Verhaltensänderung als Herausforderung bewältigt werden kann und welche wünschenswerten Ergebnisse zu erwarten sind.
Ein zentrales Konstrukt der Theorie stellen Selbstwirksamkeitserwartungen (self-efficacy oder kurz: Selbstwirksamkeit) dar. Diese werden als Einschätzung der eigenen Kompetenzen definiert, ein Verhaltensergebnis zu erreichen bzw. als Überzeugung, ein Verhalten erfolgreich durchführen zu können (vgl. Bandura, 2004, S. 145). Dieses Konstrukt hat sich in Bezug auf Gesundheitsverhalten als wichtige Determinante erwiesen und wurde daher auch in weitere Theorien übernommen (vgl. Kelder et al., 2015; Plotnikoff, Costigan, Karunamuni & Lubans, 2013). Selbstwirksamkeit ist demnach die Grundlage von Motivation und Handeln: Nur, wenn Menschen erwarten, dass sie erwünschte Effekte durch ihr Verhalten hervorrufen können, haben sie einen Anreiz, etwas zu tun und auch bei Schwierigkeiten oder Rückschlägen durchzuhalten (vgl. Bandura, 2004, S. 145 f.; Kelder et al., 2015, S. 164 ff.).
Alle anderen Determinanten des Handelns sind begründet in dieser Überzeugung der eigenen Kompetenz. Traut man sich ein Verhalten zu, erwartet man mehr positive Ergebnisse (Ergebniserwartungen) und setzt sich anspruchsvollere Ziele, die man mit größerer Anstrengung und Ausdauer verfolgt. Erwartete Ergebnisse können dabei materiell oder körperlich (z. B. finanzielle Kosten, größere Fitness), sozial (z. B. Anerkennung durch Freunde) oder selbstevaluativ (z. B. Stolz) sein. Ergebniserwartungen ähneln den Verhaltensüberzeugungen in der Theorie des geplanten Verhaltens. Sie beeinflussen ebenfalls die Ziele, die sich jemand kurz- oder langfristig setzt. Daneben spielen soziostrukturelle Faktoren eine Rolle. Gemeint sind Hindernisse und Gelegenheiten zum Handeln sowie Soziale Unterstützung. Bei geringer erwarteter Selbstwirksamkeit scheinen Hindernisse kaum überwindbar und jede Anstrengung vergeblich, so dass keine oder nur kleine Ziele gesetzt werden. Ist die Selbstwirksamkeitserwartung hoch, trauen Menschen sich dagegen zu, Hindernisse überwinden zu können, und nehmen mehr Anstrengung dafür in Kauf.
Die Theorie machte auf die Bedeutung der (u. a. sozialen) Umwelt auf das Verhalten von Menschen aufmerksam. Sie wird als Basis von Präventionsprogrammen häufig genutzt, vermutlich auch nicht zuletzt aufgrund der explizit aufgeführten Strategien v. a. zur Beeinflussung der Selbstwirksamkeit. Hierzu können zum Beispiel Rollenmodelle als Vorbilder eingesetzt oder eigene Erfolgserlebnisse (z. B. über realistische Teilziele) geschaffen werden.
Die Theorie berücksichtigt zudem Selbstregulationsfähigkeiten im Veränderungsprozess. Zentrale Interventionsstrategien sind hier Selbstbeobachtung, Feedback oder auch Selbstverstärkung (Belohnung), welche die tatsächliche und langfristige Umsetzung unterstützen sollen. Trotz der Popularität der Theorie wurde sie in ihrer Gesamtheit in Bezug auf Gesundheitsverhalten kaum untersucht (vgl. Prestwich et al., 2014; Rhodes & Nigg, 2011). Die meisten Studien konzentrieren sich auf das Konstrukt der Selbstwirksamkeit. Auch hier belegen Studien, dass Absichten (Ziele) nicht immer in Verhalten resultieren.
Systematisch wurde u. a. auf der SCT basierend z. B. die Intervention „Komm mit in das gesunde Boot!“ zur Gesundheitsförderung in Kindergarten und Grundschule entwickelt (vgl. Wartha, Kobel, Lämmle, Mosler & Steinacker, 2016). Ziel ist die Vermeidung von kindlichem Übergewicht durch Bewegungssteigerung und Förderung gesunder Ernährung. Besonders betont werden dabei Selbstwirksamkeit sowie das Modelllernen.
Transtheoretisches Modell der Verhaltensänderung
Die bisher dargestellten Theorien beschreiben Determinanten in ihrem Zusammenwirken auf Absicht und Verhalten und gehen dabei wenig auf die zeitliche Perspektive von Veränderungsprozessen ein. Diese wird durch das Transtheoretische Modell der Verhaltensänderung (TTM) betont. Es wurde Ende der 1970er Jahre in den USA entwickelt.
„Transtheoretisch“ verweist auf die Integration von Prozessen und Prinzipien aus verschiedenen psychologischen Theorien und therapeutischen Schulen. Dem Modell zufolge durchlaufen Menschen typischerweise bis zu sechs Stufen (Stages of Change), um ein bislang bestehendes Verhalten zu verändern bzw. ein neues Verhalten zu beginnen. Das Modell war zunächst im Kontext von Raucherentwöhnung und Drogenabhängigkeit entwickelt worden. Zunehmend wurde es auch auf andere gesundheitsrelevante Probleme angewandt wie z. B. Ernährung, Bewegung, Mammographie-Screening, Verhütung und Sonnenschutz. Die Stufen des TTMs werden maßgeblich beeinflusst durch die Entscheidungsbalance (die wahrgenommenen Vor- und Nachteile) sowie die Selbstwirksamkeit (vgl. sozial-kognitive Theorie). Auch wenn die Stufen chronologisch verlaufen, variieren die Zeiträume innerhalb der Stufen, außerdem sind Rückfälle möglich (vgl. Abb. 3; Prochaska, Redding & Evers, 2015, S. 125 ff.).
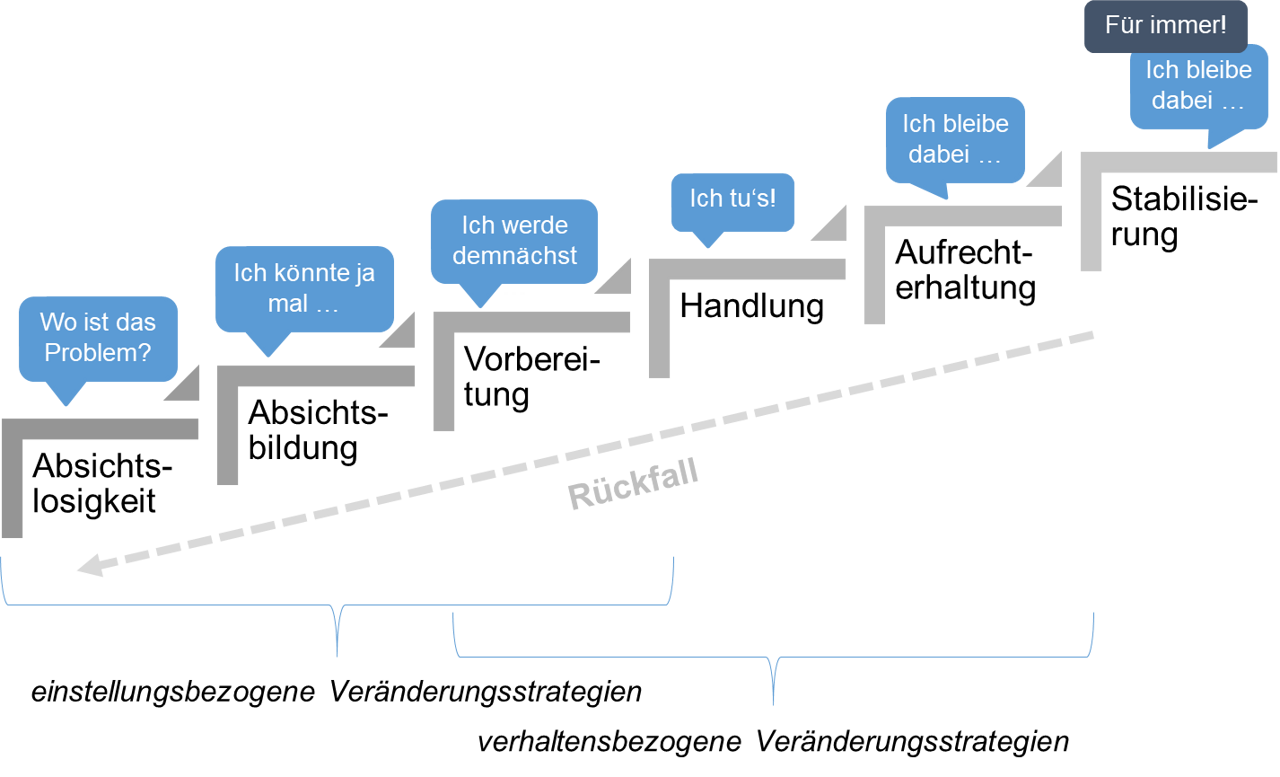
- Absichtslosigkeit (precontemplation): Die Person zieht nicht in Betracht, ihr Verhalten in absehbarer Zeit zu ändern, z. B. Sport zu treiben. Für entsprechende Informationen ist sie nicht offen, wahrgenommene Nachteile einer Verhaltensänderung überwiegen. Menschen in dieser Phase werden oft als „resistent“ oder unmotiviert beschrieben.
- Absichtsbildung (contemplation): Hier besteht die (noch unkonkrete) Absicht zur Veränderung in näherer Zukunft. Personen in dieser Phase öffnen sich für neues Wissen und Beobachtungen. Sie beginnen, das eigene Verhalten zu überdenken und Argumente dafür und dagegen abzuwägen. In dieser sehr ambivalenten Phase verbleiben Personen oft längere Zeit.
- Vorbereitung (preparation): In dieser zeitlich begrenzten Stufe hat die Person viele „Pro“-Argumente gesammelt und trifft Vorbereitungen oder macht erste Schritte (z. B. Sportvereine recherchieren, Probestunden besuchen). Die Selbstwirksamkeitserwartung steigt.
- Umsetzung (action): Personen in dieser Stufe führen das neue gesundheitsrelevante Verhalten seit kurzem aus, ein Zielkriterium wird erreicht (z. B. 60 Minuten körperliche Aktivität pro Woche). Es besteht jedoch eine hohe Gefahr, in alte Gewohnheiten zurückzufallen.
- Aufrechterhaltung (maintenance): Das neue Verhalten wird seit mindestens sechs Monaten stetig ausgeführt (regelmäßige körperliche Aktivität). Die Selbstwirksamkeit steigt mit der Zeit, wobei weiterhin eine gewisse Rückfallwahrscheinlichkeit besteht, z. B. bei Ex-Rauchern fast 50 % nach 12 Monaten. Mit der Zeit sinkt jedoch die Versuchung, in alte Gewohnheiten zurückzufallen (vgl. Prochaskaet al., 2015, S. 128).
- Die Stabilisierung (termination) ist erreicht, wenn ein gesundheitsförderliches Verhalten mindestens fünf Jahre ohne Rückfall aufrechterhalten wurde. Es besteht dann kaum noch Rückfallgefahr, denn die Selbstwirksamkeit ist maximal. Es ist umstritten, ob diese Stufe für alle Verhaltensweisen erreichbar ist (vgl. Finne & Gohres, 2020, S. 149 f.).
Das Modell hilft, Maßnahmen stufenspezifisch zu entwickeln. Die Kernannahme ist, dass in jeder Stufe unterschiedliche Strategien (Processes of change) notwendig sind, um im Prozess der Veränderung voranzuschreiten. Das Modell macht klar, dass durch Handlungsaufforderungen nur jene Personen angesprochen werden, die sich bereits in den Vorbereitungs- und Umsetzungsstufen befinden. Der Großteil der Population wird durch eine Einladung in Aktionsprogramme nicht erreicht. Sie benötigen zunächst Anstöße, um sich mit einer möglichen Veränderung auseinanderzusetzen und eine Absicht zu bilden (über sogenannte einstellungsbezogene Strategien wie die Steigerung des Problembewusstseins). Erst dann besteht Bedarf an Umsetzungsstrategien (verhaltensbezogene Strategien wie Kontrolle der Umwelt oder Selbstverpflichtung) (vgl. Abb. 3). Das TTM definiert insgesamt 10 Prozesse der Verhaltensänderung, wobei die einzelne Zuordnung zu den Stufen nicht abschließend geklärt ist (Übersicht in Lippke & Renneberg, 2006, S. 51).
Für die Prävention und Gesundheitsförderung bietet das Modell somit konkrete Hilfen: Durch eine Ist-Analyse sollen Individuen oder Gruppen anhand der Stufe, in der sie sich befinden, differenziert werden. Im nächsten Schritt kann das Modell für die Ausarbeitung von „passgenauen“ bzw. stufensensiblen Interventionsmaßnahmen genutzt werden. Nach dem TTM sind Maßnahmen auch dann als erfolgreich zu bewerten, wenn sich Personen oder Gruppen „nur“ zur nächsten Stufe hin weiterentwickelt haben, auch wenn sich dies (noch) nicht in einer Verhaltensänderung zeigt.
Forschungsmethodisch ist das Modell trotz seiner Beliebtheit in der Praxis vielfach kritisiert worden, insbesondere die unzureichende Operationalisierung der Stufen. Das TTM definiert Zeitkriterien (z. B. Aufrechterhaltung nach mindestens sechs Monaten), die sich in Studien oftmals nicht bestätigen lassen. Die stufenspezifische Bedeutung von Verhaltensdeterminanten und Änderungsprozessen ist nur unzureichend spezifiziert. Es wurde verschiedentlich gefordert, weitere qualitative Merkmale (wie Intention, Planung, Gewohnheiten) zur Abgrenzung der Stufen zu definieren (z. B. Sutton, 2001).
Das Modell hat sich jedoch z. B. im Rahmen der Risikominimierung v. a. in der Suchthilfe bewährt. Beispiele aus Deutschland sind das in 14 Bundesländern implementierte Programm „Hart am Limit (HaLT)“ zur Prävention riskanten Alkoholkonsums von Jugendlichen und das Programm „Rauchfreie Schule – Der Weg: fünf Schritte zum Erfolg“ sowie ein BZgA-Leitfaden zur Kurzintervention bei Raucherinnen und Rauchern, mit dem Ärztinnen und Ärzte auf Patientengespräche zur Förderung des Nichtrauchens vorbereitet werden sollen (vgl. BZgA, 2006).
Sozial-kognitives Prozessmodell des Gesundheitsverhaltens/Health Action Process Approach
Das sozial-kognitive Prozessmodell des Gesundheitsverhaltens (Health Action Process Approach − HAPA) ist ein Erklärungsmodell mit dem Fokus auf verschiedene Selbstwirksamkeitserwartungen (vgl. Sozial-kognitive Theorie). Das Modell beinhaltet explizit die Umsetzung von Verhaltensabsichten in tatsächliches Verhalten und füllt damit die Lücke zwischen Intentionen und Verhalten aus (vgl. Schwarzer, 2008, S. 3 ff.). Das Modell wurde von Ralf Schwarzer und Mitarbeitenden am Arbeitsbereich Gesundheitspsychologie der Freien Universität Berlin entwickelt. Es integriert Konstrukte bewährter Theorien, bezieht sie aufeinander und differenziert sie in einigen Bereichen aus.
Laut Schwarzer (2008, S. 6) müssen für eine Verhaltensänderung mindestens zwei Phasen durchlaufen werden: die Motivationsphase und die Volitionsphase.
In der ersten Phase wirken drei Konstrukte auf die zu entwickelnde Intention, die Menschen am Ende dieser ersten Phase als Zielabsicht bilden (vgl. Abb. 4):
- Die Risikowahrnehmung beruht auf der subjektiven Einschätzung der eigenen Verwundbarkeit und deren Schweregrad.
- Die Handlungsergebniserwartung stellt Kosten-Nutzen-Abwägungen dar. Verschiedene Handlungsalternativen lassen in dieser Phase unterschiedliche positive und negative Ergebnisse erwarten, die Anreize oder Barrieren mit sich bringen.
- Die Selbstwirksamkeitserwartung (vgl. SCT) wird phasenspezifisch aufgeteilt: In Bezug auf das Verhalten bezieht sie sich auf die generelle Zuversicht, es auch umsetzen zu können (Handlungs-Selbstwirksamkeit). Als Aufrechterhaltungs-Selbstwirksamkeit beinhaltet sie v. a. spezifische Herausforderungen bei der regelmäßigen Umsetzung eines neuen Verhaltens, z. B. beim Auftreten von Hindernissen. Die Wiederherstellungs-Selbstwirksamkeit bezieht sich auf die Zuversicht, das neue Verhalten nach Rückfällen oder Zwangspausen wieder aufnehmen zu können.
Das Zusammenspiel dieser drei Einflüsse kumuliert in der Intention, die eine Person an ein Ziel bindet. Laut Schwarzer (2016) machen Intentionen durchschnittlich 20 bis 25 % der Verhaltensvarianz aus.
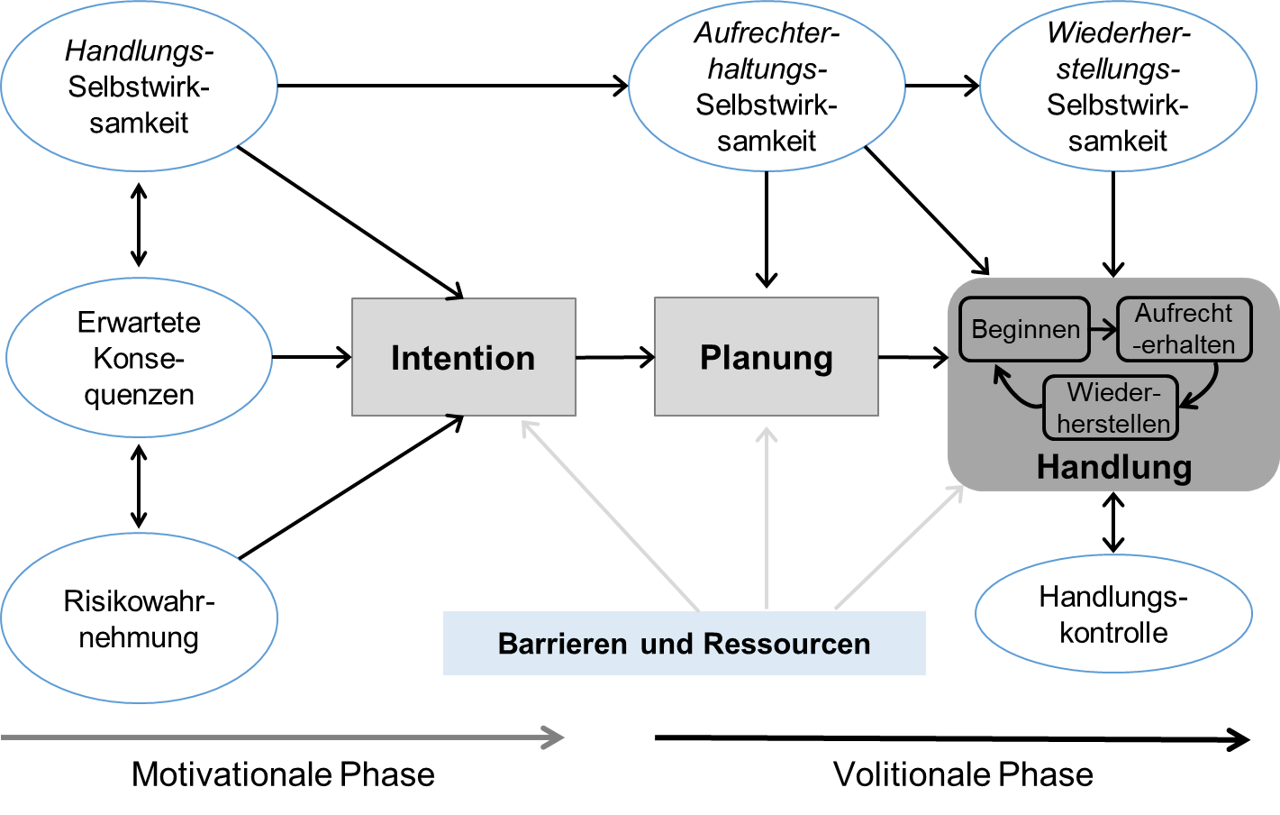
In der zweiten Phase finden Volitionsprozesse statt, um die feststehenden Absichten in Handlungen umzusetzen. Dabei können drei weitere Phasen differenziert werden (vgl. Schwarzer, 2008, S. 7 f.):
- Wenn die Intention formuliert ist, z. B. regelmäßig Sport zu treiben, beginnt die konkrete Planung, auf welche Weise das Ziel erreicht werden soll. Hierzu werden „Wenn-dann-Pläne“ formuliert, die festlegen, wann, wie und wo eine Absicht umgesetzt werden soll (sogenannte Implementierungsintentionen – z. B. „Wenn ich Dienstag Feierabend habe, gehe ich sofort 20 Minuten im Park joggen“). Dieser Prozess wird auch präaktionale Phase genannt.
- Nach der Planung und erfolgreichen Initialisierung des neuen Verhaltens wird in der aktionalen Phase das Verhalten (regelmäßig) ausgeführt und aufrechterhalten. Es findet eine Kontrolle der Ausführung statt, die eine Aufmerksamkeits- und Emotionsregulierung erfordert. Das Ausmaß der Selbstwirksamkeitserwartung beeinflusst hier den Grad der Anstrengung und Beharrlichkeit. Zweifel an der eigenen Kompetenz führen schneller zum Aufgeben.
- In einer weiteren postaktionalen Phase findet eine Handlungsbewertung statt. Erfolge und Misserfolge werden interpretiert und eine Ursachenzuschreibung vorgenommen. Daraufhin können Ziele und Strategien, sie zu erreichen, angepasst, unter Umständen jedoch auch aufgegeben werden.
Aus gesundheitspsychologischer Sicht ist das HAPA ein „Hybridmodell“ (vgl. Lippke & Schüz, 2020, S. 304), weil in ihm kontinuierliche und Stadienannahmen kombiniert werden. Es bietet vielfältige Ansatzpunkte v. a. für weitere Forschung, versteht sich aber auch als evidenzbasierte Orientierung für die Förderung von Gesundheitsverhalten. Es bestätigt insbesondere die Bedeutung der Selbstwirksamkeit für motivationale und volitionale Prozesse, wobei eine Metaanalyse geringere Effekte für die Wiederherstellungs-Selbstwirksamkeit zeigt (vgl. Zhang, Zhang, Schwarzer & Hagger, 2019). Das Modell wurde u. a. im Rahmen von körperlicher Bewegung, Selbstuntersuchung der Brust, Ernährungsgewohnheiten und Zahnhygiene angewandt und analysiert.
Aus Interventionsperspektive ist es essenziell, phasenspezifische Besonderheiten der Zielgruppe zu berücksichtigen und die für den individuellen Motivations- oder Volitionsstatus relevanten Konstrukte zu adressieren (vgl. Schwarzer, 2008, S. 13). Hierzu sollten Personen ohne Veränderungsabsicht („Non-Intenders“) von solchen mit Verhaltensabsicht unterschieden werden, die jedoch noch nicht aktiv handeln („Intenders“). Außerdem von denen, die bereits eine Verhaltensänderung begonnen haben („Actors“). Alle erhalten Angebote spezifischer Interventionskomponenten.
Perspektiven
Die hier dargestellten Theoriebeispiele beinhalten sozial-kognitive Konstrukte als Verhaltensdeterminanten. Die Grundannahme, dass Menschen rational handeln und das Verhalten v. a. von Kognitionen wie (bewussten) Erwartungen abhängt, wurde vielfach kritisiert. Bezüglich des Gesundheitsverhaltens existieren vielfältig Belege zum Einfluss nicht-bewusster Steuerungsmechanismen und Impulsen. Sogenannte Duale Prozessmodelle berücksichtigen bei der Erklärung von Verhalten sowohl rationale als auch nicht-rationale Einflussfaktoren und befassen sich mit Kriterien, die entscheiden, welche dieser Steuerungsmodi in einer Situation jeweils vorherrscht. In diesem Bereich wird aktuell zu verschiedenen Konstrukten und Modellen geforscht (vgl. Finne & Gohres, 2020).
Beispiele für Programme der Prävention und Gesundheitsförderung aus dem deutschsprachigen Raum aufzufinden, die sich auf die oben beschriebenen Theorien stützen, ist eine Herausforderung. So fehlt in Projektdatenbanken oftmals die Angabe der theoretischen Basis als Kennzeichen der erfassten Interventionen. Der Großteil an Programmen scheint sich bislang kaum explizit auf Theorien zu stützen – offenbar besteht eine deutliche Theorie-Praxis-Lücke. Dies kann man sowohl als Kritikpunkt an den Programmen bzw. ihrer Dokumentation sehen als auch als Anzeichen für die Einschränkungen der Theorien. Mit dem Ziel, möglichst gute Erfolge zu erzielen, werden bei der Entwicklung von Interventionen häufig Elemente verschiedener Theorien kombiniert bzw. nur Teile einer Theorie integriert. Doch auch in diesem Fall sollte ein theorie- und evidenzbasiertes Wirkmodell für eine Intervention formuliert werden, welches das existierende Vorwissen zu theoretischen Verhaltensdeterminanten systematisch berücksichtigt. Außerdem sollte stets eine angemessene Evaluation durchgeführt werden, die auch Wirkmechanismen einschließt (vgl. De Bock & Rehfuess, 2021).
Der Leitbegriff Erklärungs- und Veränderungsmodelle 2: Theoriebasierte Interventionsplanung widmet sich der systematischen Interventionsplanung, die anhand eines theoretischen Modells erfolgt.
Literatur:
Bandura, A. (2004). Health promotion by social cognitive means. Health Education & Behavior, 31(2), 143–164. doi:10.1177/1090198104263660.
BZgA − Bundeszentrale für gesundheitliche Aufklärung (2006). Leitfaden zur Kurzintervention bei Raucherinnen und Rauchern. Köln: Bundeszentrale für gesundheitliche Aufklärung (BZgA). Zugriff am 15.07.2021 unter https://service.bzga.de/pdf.php?id=297e3e1aaab1da4e92d9d72ec52c7d09.
Conner, M. & Sparks, P. (2015). The theory of planned behaviour and the reasoned action approach. In M. Conner & P. Norman (Hrsg.). Predicting and changing health behaviour. Research and practice with social cognition models (3. Auflage, S. 142–188). Maidenhead: Open University Press.
Davis, R., Campbell, R., Hildon, Z., Hobbs, L. & Michie, S. (2015). Theories of behaviour and behaviour change across the social and behavioural sciences: A Scoping Review. Health Psychology Review, 9(3), 323–344. doi:10.1080/17437199.2014.941722.
De Bock, F. & Rehfuess, E. (2021). Mehr Evidenzbasierung in Prävention und Gesundheitsförderung: Kriterien für evidenzbasierte Maßnahmen und notwendige organisationale Rahmenbedingungen und Kapazitäten. Bundesgesundheitsblatt – Gesundheitsforschung – Gesundheitsschutz, 64(5), 524–533. doi:10.1007/s00103-021-03320-1.
Finne, E. & Gohres, H. (2020). Psychologische Ansätze in den Gesundheitswissenschaften. In O. Razum & P. Kolip (Hrsg.). Handbuch Gesundheitswissenschaften (7., überarbeitete Auflage, S. 141–169). Weinheim: Beltz Juventa.
Kelder, S. H., Hoelscher, D. & Perry, C. L. (2015). How individuals, environments, and health behaviors interact. Social cognitive theory. In K. Glanz, B. K. Rimer & K. Viswanath (Hrsg.). Health behavior. Theory, research and practice (S. 159–182). San Francisco: Jossey-Bass.
Kok, G., Peters, G.‑J. Y., Kessels, L. T. E., Hoor, G. A. ten & Ruiter, R. A. C. (2018). Ignoring theory and misinterpreting evidence: The false belief in fear appeals. Health Psychology Review, 12(2), 111–125. doi:10.1080/17437199.2017.1415767.
Lippke, S. & Renneberg, B. (2006). Theorien und Modelle des Gesundheitsverhaltens. In B. Renneberg & P. Hammelstein (Hrsg.). Gesundheitspsychologie (S. 35–60). Berlin: Springer. doi:10.1007/978-3-540-47632-0_5.
Lippke, S. & Schüz, B. (2020). Modelle gesundheitsbezogenen Handelns und Verhaltensänderung. In R. Haring (Hrsg.). Gesundheitswissenschaften (, S. 299–310). Berlin: Springer.
McEachan, R. R. C., Conner, M., Taylor, N. J. & Lawton, R. J. (2011). Prospective prediction of health-related behaviours with the theory of planned behaviour: A meta-analysis. Health Psychology Review, 5(2), 97–144. doi:10.1080/17437199.2010.521684.
McEachan, R. R. C., Taylor, N. J., Harrison, R., Lawton, R. J., Gardner, P. & Conner, M. (2016). Meta-Analysis of the reasoned action approach (RAA) to understanding health behaviors. Annals of Behavioral Medicine, 50(4), 592–612. doi:10.1007/s12160-016-9798-4.
Montanaro, E. A., Kershaw, T. S. & Bryan, A. D. (2018). Dismantling the theory of planned behavior: Evaluating the relative effectiveness of attempts to uniquely change attitudes, norms, and perceived behavioral control. Journal of Behavioral Medicine, 41(6), 757–770. doi:10.1007/s10865-018-9923-x.
Montaño, D. E. & Kasprzyk, D. (2015). Theory of reasoned action, theory of planned behavior, and the integrated behavioral model. In K. Glanz, B. K. Rimer & K. Viswanath (Hrsg.). Health behavior. Theory, research and practice (S. 95–124). San Francisco: Jossey-Bass.
Plotnikoff, R. C., Costigan, S. A., Karunamuni, N. & Lubans, D. R. (2013). Social cognitive theories used to explain physical activity behavior in adolescents: A systematic review and meta-analysis. Preventive Medicine, 56(5), 245–253. doi:10.1016/j.ypmed.2013.01.013.
Prestwich, A., Sniehotta, F. F., Whittington, C., Dombrowski, S. U., Rogers, L. & Michie, S. (2014). Does theory influence the effectiveness of health behavior interventions? Meta-analysis. Health Psychology, 33(5), 465–474. doi:10.1037/a0032853.
Prochaska, J. O., Redding, C. A. & Evers, K. E. (2015). The transtheoretical model and stages of change. In K. Glanz, B. K. Rimer & K. Viswanath (Hrsg.). Health behavior. Theory, research and practice (S. 125–148). San Francisco: Jossey-Bass.
Rhodes, R. E. & Nigg, C. R. (2011). Advancing physical activity theory: A review and future directions. Exercise and Sport Sciences Reviews, 39(3), 113–119.
Schwarzer, R. (2008). Modeling health behavior change: How to predict and modify the adoption and maintenance of health behaviors. Applied Psychology, 57(1), 1–29. doi:10.1111/j.1464-0597.2007.00325.x.
Schwarzer, R. (2016). Health Action Process Approach (HAPA) as a theoretical framework to understand behavior change. Actualidades en Psicología, 30(121), 119–130. doi:10.15517/ap.v30i121.23458.
Skinner, C. S., Tiro, J. & Champion, V. L. (2015). The health belief model. In K. Glanz, B. K. Rimer & K. Viswanath (Hrsg.). Health Behavior. Theory, research and practice (S. 75–94). San Francisco: Jossey-Bass.
Stehr, P., Rossmann, C., Geppert, J., Lanfer, H. L. & Kremer, T. (2020). „Mensch Opa, du bist noch so fit!“. Entwicklung einer evidenzbasierten Kommunikationsstrategie zur Förderung körperlicher Aktivität bei älteren und hochaltrigen Menschen in Deutschland. Baden-Baden: Nomos Verlagsgesellschaft.
Sutton, S. (2001). Back to the drawing board? A review of applications of the transtheoretical model to substance use. Addiction, 96(1), 175–186. doi:10.1080/09652140020017049.
Wartha, O., Kobel, S., Lämmle, O., Mosler, S. & Steinacker, J. M. (2016). Entwicklung eines settingspezifischen Gesundheitsförderprogramms durch die Verwendung des Intervention-Mapping-Ansatzes: „Komm mit in das gesunde Boot – Kindergarten“. Prävention und Gesundheitsförderung, 11(2), 65–72. doi:10.1007/s11553-016-0531-8.
Zhang, C.‑Q., Zhang, R., Schwarzer, R. & Hagger, M. S. (2019). A meta-analysis of the health action process approach. Health Psychology, 38(7), 623–637. doi:10.1037/hea0000728.
Internetadressen:
Das Gesunde Boot: www.gesundes-boot.de
HaLT – Hart am Limit: www.halt.de
Rauchfreie Schule – Der Weg: Fünf Schritte zum Erfolg: www.loq.nrw.de/5-Schritte-Schule
Verweise:
Erklärungs- und Veränderungsmodelle 2: Theoriebasierte Interventionsplanung, Evaluation, Gesundheitsförderung 1: Grundlagen, Gesundheitsverhalten, Krankheitsverhalten, Gesundheitshandeln, Lebensweisen/Lebensstile, Lernpsychologische Perspektive, Prävention und Krankheitsprävention, Risikokommunikation, Soziale Unterstützung, Wohlbefinden / Well-Being, Zielgruppen, Multiplikatorinnen und Multiplikatoren

 Suche
Suche